血液是人类生命的重要载体,而血型则是其独特的生物学标签。在ABO血型系统中,A型血因其复杂的抗原结构和特定的遗传规律,成为医学研究与公众关注的焦点之一。尽管中国A型血人群占比达28%(仅次于O型血),但“A型血稀缺”的认知却广泛存在,这一矛盾背后既涉及生物学本质,也与社会供需、文化心理等因素交织。本文将从血型分类机制、遗传规律、社会供需矛盾及未来研究方向等多维度,解析A型血的本质与现象背后的科学逻辑。
一、血型分类的生物学基础
A型血的定义源于红细胞表面抗原的分子差异。根据ABO血型系统,A型血个体的红细胞膜上存在A抗原——其本质是糖链末端的N-乙酰半乳糖胺。这种抗原由基因编码的特定糖基转移酶催化形成:IA基因产生α-1,3-N-乙酰半乳糖胺转移酶,将H抗原(所有ABO血型的前体)转化为A抗原。若个体携带IAIA或IAi基因型,则表现为A型血。
从免疫学角度看,A型血的血清中天然存在抗B抗体。这种抗体与B型抗原的相互作用,是输血相容性的核心依据。例如,A型血可安全输给同型或AB型受血者,但与B型或O型血混合时可能引发溶血反应。这一机制解释了为何O型血被称为“万能供血者”,而A型血的输血范围相对受限。
二、遗传规律与统计学分布
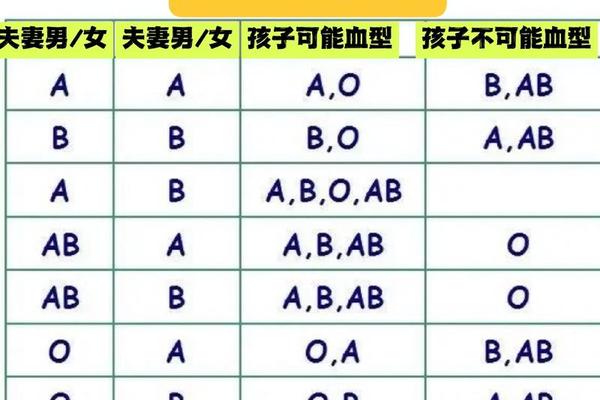
A型血的遗传遵循孟德尔显性规律。父母若携带IA基因(如A型或AB型),子代可能继承该基因并表现为A型血。例如,A型(IAi)与O型(ii)父母可生出A型或O型子女。基因重组也可能导致特殊案例,如父母为B型与O型却生出A型子女,这可能与孟买血型或顺式AB基因突变有关。
从人口统计学看,中国A型血占比28%,并非最少(AB型仅7%)。但地域差异显著:长江流域A型血比例接近30%,而华南地区降至25%。这种分布可能与进化适应相关——有研究推测A型抗原在消化系统疾病(如胃溃疡)中具有保护作用,但具体机制尚未完全明确。值得注意的是,日本、德国等发达国家A型血比例更高(约40%),暗示其与特定社会文化特征的潜在关联。
三、社会因素与献血供需矛盾
尽管A型血人群基数较大,但临床需求与献血供给的失衡导致“血库缺A型血”现象频发。一方面,A型血可输给A型和AB型患者(占人口35%),需求量仅次于O型血;A型血人群的献血意愿可能受性格特质影响——研究表明,A型血个体普遍谨慎、追求完美,对献血风险的顾虑较高。
血液保存的技术限制加剧了供给压力。红细胞在-18℃下仅能保存一年,而A型血患者的手术用血需求(如消化系统疾病)常呈突发性。例如,A型血人群患胃癌、肝病的风险较其他血型高10%-20%,这类疾病治疗常需大量输血,进一步消耗库存。
四、血型研究的未来方向
当前血型研究正从传统血清学向分子遗传学深化。例如,孟买血型(伪O型)的发现揭示了H抗原基因突变对ABO表型的根本性影响,而顺式AB血型的研究则挑战了传统遗传规律。这些发现提示,未来需开发更精准的血型检测技术(如基因测序),避免误判导致的输血风险。
在临床应用层面,合成生物学可能突破血源限制。2023年,日本学者已尝试用干细胞体外培养人造红细胞,若技术成熟,可针对性生产稀缺血型。基于血型抗原的个性化医疗(如肿瘤疫苗设计)正在探索中,A型抗原的糖链结构或将成为靶点之一。
A型血的“稀缺”本质是生物学特性与社会因素共同作用的结果。其抗原结构的特殊性决定了输血医学中的关键地位,而人口分布、疾病易感性及文化心理则塑造了供需矛盾的表象。未来,需从三方面改善现状:其一,加强公众科普,消除A型血人群的献血认知误区;其二,优化血库动态管理,利用大数据预测区域用血需求;其三,推动血型研究的跨学科融合,探索基因编辑、人工造血等突破性技术。
血型不仅是遗传的印记,更是人类适应环境与疾病的演化产物。对A型血的深入研究,或将揭示更多生命奥秘,为精准医疗开辟新的可能。


