血型作为人类遗传的重要特征之一,其分布规律与健康关联始终是科学界的热门话题。在ABO血型系统中,O型和AB型常被贴上“常见”与“稀有”的标签,但两者的稀缺性在不同地域、种族及医学场景中呈现出复杂的面貌。这种差异性不仅源于基因遗传的生物学规律,更与人类迁徙、环境适应及医学技术进步密切相关。理解血型分布的本质,对于公共卫生管理、输血医学发展乃至人类演化研究都具有深远意义。
全球血型分布的基本规律
从全球范围看,O型血占据绝对优势,约占总人口的45%,中南美洲原住民中甚至接近100%为O型血。这种广泛分布与其作为最早出现的原始血型有关,考古学证据显示,6万年前的采集者普遍携带O型基因。相比之下,AB型血仅占全球人口的4%-5%,是四大基础血型中最稀有的存在。
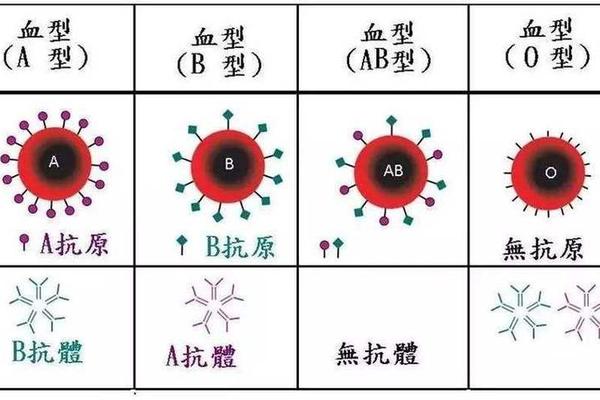
地域差异进一步凸显血型分布的独特性。亚洲中部B型血占比高达41%,而欧洲则以A型血为主流。中国AB型血比例约为10%,但在日本这一数据上升至22%。这种波动反映出人类迁徙与自然选择的双重作用:B型血在游牧民族中的高频出现,可能与乳制品消化基因相关;而AB型血的低比例则受限于其作为A/B基因融合产物的遗传门槛。值得注意的是,Rh阴性血型(俗称熊猫血)在汉族中仅占0.3%,其与AB型叠加形成的AB型Rh阴性血,出现概率更低于十万分之一,堪称“血型界的活化石”。
遗传机制与血型稀缺性的关联
AB型血的稀缺性根植于遗传规律。其形成需父母分别携带A、B显性基因,而人类群体中A/B等位基因的分布并不均衡。以中国为例,A、B、O型各占约30%,AB型仅10%。从孟德尔定律推算,两个AB型血父母的后代必然为AB型,但若父母分别为A、B型,子女出现AB型的概率仅为25%。这种遗传壁垒导致AB型血难以通过自然繁衍显著增加比例。
O型血的普遍性则源于隐性基因特性。当父母双方均携带隐性O基因时,子女必为O型血。统计显示,若父母为O+A型组合,子女O型血概率达50%;而父母为O+B型时,该概率仍保持50%。这种遗传优势使得O型血在人群基数上始终保持领先。但某些特殊变异如类孟买型血的出现(海南近期发现的H+类孟买AB型),则打破了常规遗传模式,其形成涉及H抗原缺失等复杂机制。
健康影响与血型特性的科学探讨
血型与疾病易感性的关联为稀缺性提供了进化视角。研究发现,O型血人群患心脏病风险较非O型血低23%,这与其血液中抗凝血因子水平较高有关。但O型血创伤后死亡率是非O型血的2倍,这可能源于其凝血因子浓度较低导致的止血困难。这种健康特性的两面性,暗示着O型血在自然选择中的优势与代价并存。
AB型血的健康风险则呈现独特图谱。其血液黏稠度较高,中风风险比O型血增加20%,血栓形成风险更是高出4%。但AB型免疫系统具有兼容优势,可接受所有血型输血,这种生物学特性在紧急医疗救援中极具价值。值得关注的是,AB型人群对海鲜、豆腐等食物的高效代谢能力,可能为其在特定饮食文化区域的生存提供优势。
社会意义与医学应用价值
血型稀缺性直接关系到医疗资源分配。O型Rh阴性血作为“万能供血者”,在急救输血中具有不可替代性,但其仅占中国人口的0.34%。这促使各国建立稀有血型库,如海南建立的1500人稀有血型网络,通过冷冻保存、亲属筛查等方式提升应急保障能力。对于AB型血而言,其血浆只能输给同型患者,但红细胞可用于所有Rh阴性患者,这种特殊性要求血库建立精准的血液分型管理系统。
在遗传医学领域,血型研究正推动着新技术发展。针对Rh阴性孕妇的抗D免疫球蛋白预防措施,已将新生儿溶血病发生率降低90%。基因编辑技术的突破,使得实验室培育通用型O型血成为可能,2024年日本团队已实现体外造血干细胞向O型红细胞的定向转化。这些进展为缓解血型稀缺性问题提供了新思路。
通过对血型分布规律与稀缺性本质的剖析,可见O型血的“常见”与AB型血的“稀有”都是多重因素共同作用的结果。在医学实践中,这种差异性要求我们建立动态的血型管理体系,既要加强O型血的战略储备,也要完善AB型等稀有血型的精准配型机制。未来研究应进一步探索血型基因编辑、人工造血等前沿技术,同时加强公众血型认知教育,让每个个体都能理解自身血液特质背后的生命密码。


