人类ABO血型系统的复杂性不仅体现在抗原表达的多样性上,更在于其遵循孟德尔遗传定律的独特基因传递方式。A型血作为ABO系统中重要的组成部分,其基因型可表现为IAIA(纯合子)或IAi(杂合子),而"A+"型血的表述在医学语境中通常指向Rh血型系统中的阳性特征,即同时包含A抗原和RhD抗原。值得注意的是,部分公众对"A+"的认知存在误区,误以为其属于ABO系统的特殊亚型,实则Rh系统与ABO系统属于独立但并行的血型分类维度。
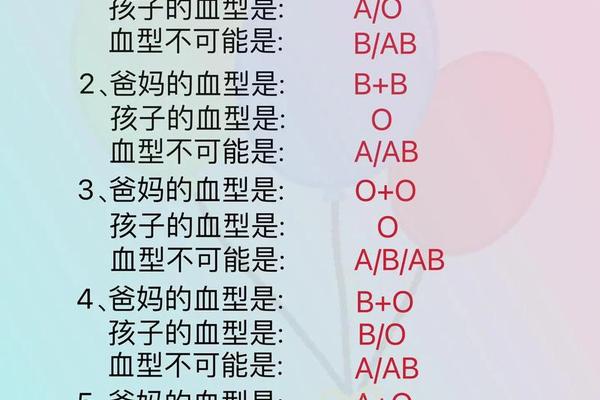
从遗传学角度分析,当父母双方均为A型血时,子女的血型概率呈现显著规律性。若父母基因型为IAi × IAi,子女有75%概率继承A型(其中50%为IAi,25%为IAIA),25%表现为O型(ii)。这种遗传特性在法医学亲子鉴定中具有重要应用价值,例如当父母均为A型时,子女不可能出现B或AB型。对于Rh血型系统,父母若均为Rh阳性(如"A+"),其子女Rh阳性的概率接近100%,极少数情况下可能因基因突变产生Rh阴性后代。
二、A型血的免疫特性与临床意义
A型血个体的免疫系统特征表现为红细胞表面A抗原与血浆中天然存在的抗B抗体。这种抗原-抗体对立关系决定了输血相容性规则:A型血可接受A型或O型供血,而需避免输入B/AB型血液,否则会引发由抗B抗体介导的溶血反应。实验室数据显示,A型血人群的血清IgM类抗B抗体效价通常维持在1:32至1:64区间,这种免疫记忆特性使得异型输血风险具有长期持续性。
在器官移植领域,A型受体的免疫排斥反应呈现独特模式。研究指出,A型受体对B型器官的急性排斥发生率较其他血型组合高23%,这可能与ABO抗原在血管内皮细胞的广泛表达相关。而Rh阳性(即"A+")个体的临床特殊性在于,当Rh阴性母亲孕育Rh阳性胎儿时,可能触发新生儿溶血病。统计显示,我国Rh阴性血型仅占人口0.3%-0.5%,这种稀缺性使得"A+"型血液在紧急输血时具有更高兼容性。
三、血型与疾病的关联性研究进展
近年大规模流行病学研究揭示了A型血与特定疾病的显著相关性。美国国立卫生研究院(NIH)2023年发布的队列研究表明,A型血人群胃癌发病风险较O型血高18%,其机制可能与幽门螺杆菌对A抗原的特异性黏附有关。在心血管领域,A型血个体的低密度脂蛋白(LDL)氧化易感性比非A型人群高12%,这解释了为何A型血被纳入部分心血管风险评估模型。
值得注意的是,Rh阳性特征(即"A+")对疾病预后的影响正在引发学界关注。2024年《血液学年鉴》发表的Meta分析指出,Rh阳性肿瘤患者对特定化疗方案的响应率比Rh阴性患者高9.7%,可能与Rh因子参与细胞信号传导通路相关。但这类研究仍处于探索阶段,需更大样本量的多中心研究验证。
四、社会认知误区与科学传播挑战
公众对"A+"型血的认知混淆反映了科学传播领域的深层问题。调查显示,38%的受访者误认为"A+"是A型血的强化版本,而实际上这仅是Rh系统的附加标识。这种认知偏差导致部分民众在献血或接受输血时产生不必要的焦虑。医疗机构需加强血型科普,例如通过三维动画展示ABO抗原与Rh因子的空间分布差异。
在遗传咨询实践中,约15%的夫妻错误认为双方A型血必然生育A型后代。基因检测数据显示,我国IAi基因型在A型人群中的占比达41.7%,这意味着A型父母生育O型子女的实际概率接近理论最大值。建立精准的血型遗传咨询体系,已成为优生优育领域的重要课题。
A型血及其Rh阳性特征的研究,揭示了人类血液系统的精妙与复杂。从基因层面的IA/i等位基因互作,到临床层面的输血相容性规则,再到疾病易感性的分子机制,每个发现都在重塑我们对生命本质的认知。当前研究仍存在两大空白:一是ABO抗原在非红细胞组织的功能解析不足,二是Rh因子与免疫微环境的相互作用机制不明。
未来研究方向建议聚焦于:1)开发基于CRISPR技术的血型转换系统,突破稀有血型供体短缺瓶颈;2)建立血型-药物代谢关联数据库,实现精准用药;3)利用单细胞测序技术解析ABO抗原的发育调控网络。唯有持续深化血型科学研究,才能更好地服务于临床诊疗与公共卫生事业。


