在医学和遗传学领域,血型鉴定不仅关乎输血安全和器官移植,更与个体的遗传特征和疾病风险密切相关。当检测结果为“A弱阳性”时,往往提示存在ABO血型系统的亚型或特殊抗原表达模式,这对理解血型遗传规律提出了更高要求。与此关于“女儿一般遗传谁的血型”这一问题的探讨,既涉及经典的孟德尔遗传法则,也需要考虑基因突变、表观遗传等复杂因素。本文将从遗传机制、A弱阳性的生物学基础、血型遗传的性别差异以及临床实践中的特殊案例等角度,系统解析这一主题。
一、ABO血型遗传的核心机制
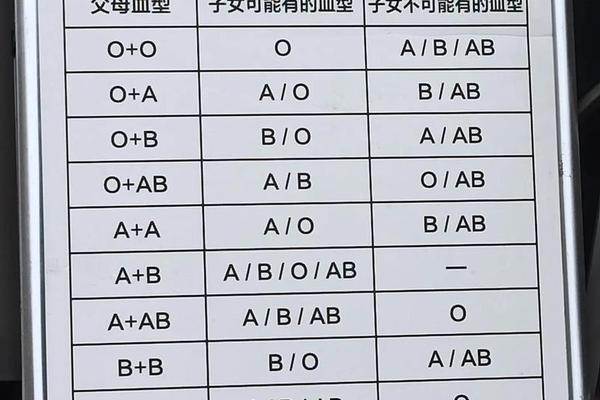
ABO血型系统由9号染色体上的三个等位基因(IA、IB、i)控制。其中,IA和IB为共显性基因,i为隐性基因。当个体携带IAIA或IAi基因型时表现为A型血,携带IBIB或IBi时为B型血,IAIB基因型对应AB型,而ii基因型则为O型。这种遗传模式决定了父母血型与子女血型的对应关系,例如:A型(IAi)与B型(IBi)父母可能生育A、B、AB或O型子女,概率各占25%。
常规血型检测中的“A弱阳性”往往属于A亚型(如A2、A3等)。这类亚型的形成源于ABO基因的核苷酸变异,例如A101等位基因的突变会导致红细胞表面A抗原表达减弱。研究显示,约1-8%的A型人群携带A亚型基因,其抗原强度可能因个体差异而显著不同,这为血型鉴定带来挑战。
二、A弱阳性的生物学解释

A弱阳性的本质是红细胞表面A抗原的数量或结构异常。正常A抗原的形成需要H基因编码的岩藻糖转移酶将前体物质转化为H抗原,再由ABO基因编码的N-乙酰半乳糖胺转移酶添加末端糖基。当H基因(FUT1)发生突变导致H抗原合成不足,或ABO基因存在剪接位点变异时,都会削弱A抗原的表达。
临床上,通过增强试验或分子检测可准确识别A亚型。例如,采用单克隆抗A1试剂可区分A1和A2亚型,而基因测序能发现GTA基因第7外显子的关键位点突变(如467C>T、803G>C)。值得注意的是,部分A亚型个体血清中仍存在抗A1抗体,这在输血配型时需要特别关注,否则可能引发溶血反应。
三、血型遗传的性别影响因素
从遗传学角度,血型基因位于常染色体而非性染色体,理论上父母对子女的血型遗传贡献均等。但临床观察发现,某些血型组合的后代性别比存在统计学差异。例如,O型母亲与AB型父亲的子代中,女性占比可达58%,这可能与X染色体上的调节基因影响胚胎着床有关。
在A弱阳性家系中,基因表达的性别差异更为显著。日本学者山本的研究指出,女性携带者的A抗原强度通常比男性低15%-20%,这种表观遗传现象可能与雌激素调控糖基转移酶活性有关。X染色体失活模式可能通过影响邻近的ABO基因座甲基化水平,导致女儿出现不同于父母的抗原表达特征。
四、特殊案例与临床启示
2019年报道的“方先生案例”极具启示意义:O型父亲与A型母亲(实际为ABw亚型)所生女儿呈现B型血。基因测序揭示母亲携带罕见的Bw11突变基因,其B抗原表达微弱导致常规血清学检测误判为A型。这类案例表明,当父母与子女血型看似违背遗传规律时,需考虑以下可能性:①ABO亚型或孟买血型;②造血干细胞嵌合现象;③基因重组事件。
在临床实践中,建议对以下情况开展血型基因检测:父母血型组合理论上无法生育现存子女血型、多次输血后出现血型鉴定矛盾、器官移植后发生血型转化等。例如移植患者可能完全转变为供者血型,此时需动态监测血型标志物变化。
五、总结与展望
血型遗传的复杂性远超出传统认知,A弱阳性的存在提示我们需以动态、多维的视角理解遗传现象。对于“女儿遗传谁的血型”这一问题,答案既存在于经典的孟德尔定律中,也隐藏于基因突变、表观调控和性别特异性表达的分子机制里。建议在以下方向深化研究:①建立中国人群ABO亚型基因数据库;②开发快速精准的血型分子诊断技术;③探索血型抗原表达与免疫微环境的相互作用机制。唯有如此,才能更好地将血型遗传知识应用于精准医疗和遗传咨询。


