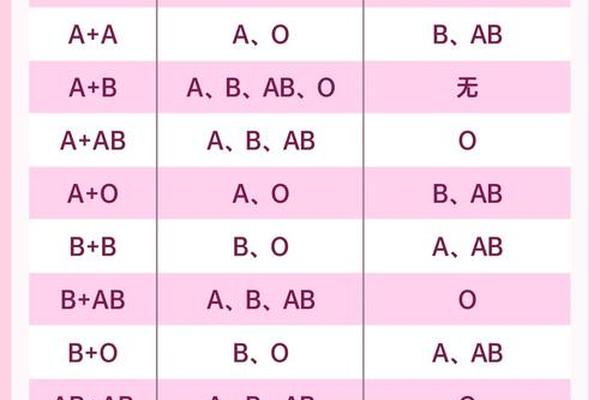
在ABO血型系统中,O型血与A型血的组合遵循特定的遗传法则。O型血个体的基因型为OO,仅携带隐性等位基因;A型血个体则可能为AA或AO基因型,其中A为显性基因。当O型(OO)与A型(AA/AO)结合时,子女的基因型可能为AO或OO,对应的血型表现为A型或O型。例如,若父母分别为O型和AO型,子女有50%概率遗传A型,50%概率为O型。这种遗传规律基于抗原表达的显隐性关系——A抗原的显性特性会覆盖O抗原的隐性表达。
极少数情况下会出现例外。例如“孟买血型”个体因缺乏H抗原,即便携带A或B基因也无法表达对应抗原,导致血型检测结果与遗传预期不符。顺式AB基因突变(A与B基因位于同一条染色体)可能使父母为AB型和O型的组合中,子女出现AB型血。这些特殊案例表明,血型遗传不仅依赖常规显隐性法则,还需考虑基因重组、突变等复杂机制。
二、性格互动与互补性分析
O型血与A型血的性格特征呈现出显著的互补性。O型血个体常表现出果断、外向和行动力强的特质,倾向于以目标为导向;而A型血个体则注重细节、谨慎且富有计划性,更擅长规避风险。例如,在团队合作中,O型血成员可能主导战略决策,而A型血成员负责执行细节,形成“投手与接手”的协作模式。
这种互补性也可能引发矛盾。O型血对效率的追求可能与A型血的完美主义产生冲突,尤其在需要快速决策的场合。研究表明,约30%的O型-A型组合因沟通风格差异需通过明确角色分工化解矛盾。例如,A型血倾向于通过书面沟通确保信息准确,而O型血偏好口头快速确认。理解并尊重彼此的行为模式,是维持两者关系平衡的关键。
三、健康风险与疾病易感性
从健康角度看,O型血与A型血的组合需关注特定疾病的协同风险。研究显示,A型血人群因胃酸分泌较低,幽门螺杆菌感染率较其他血型高15%,胃癌发病率增加20%。而O型血虽整体癌症风险较低,但消化道溃疡发生率较高,可能与H抗原结构相关。O型与A型血家庭需加强胃癌筛查,并注重饮食抗炎(如增加全谷物和蔬菜摄入)以降低风险。
输血医学领域,O型血作为“万能供血者”存在限制。尽管O型红细胞缺乏A/B抗原,但其血浆含抗A、抗B抗体,大量输注可能引发受血者溶血反应。例如,A型血患者接受O型全血时,需通过交叉配血试验验证相容性,若次侧凝集(供血者抗体攻击受血者红细胞),则需改用洗涤红细胞。Rh阴性血型(如O-)在我国仅占0.3%,其输血需严格遵循同型原则以避免免疫反应。
四、社会角色与医学应用价值
在紧急医疗场景中,O型血的价值尤为突出。全球约38%的应急血库以O型血为主,因其可临时兼容其他血型。现代医学更强调精准输血,O型全血仅用于生命垂危且血型未知的情况,常规治疗需匹配ABO和Rh血型。例如,A型血患者接受器官移植时,供体的A抗原匹配度直接影响排斥反应强度,此时O型供体的兼容性优势显著降低。
基因检测技术的进步正在重塑血型应用。通过全基因组测序,可提前识别孟买血型或顺式AB等罕见血型,避免输血事故。未来研究或可探索血型抗原与免疫治疗响应的关联,例如A抗原与某些肿瘤抗原的结构相似性可能影响免疫检查点抑制剂疗效,这为个性化医疗提供了新方向。
总结与展望
O型与A型血的组合在遗传、性格、健康及医学领域均呈现多维度的交互特性。其遗传规律虽以显隐性法则为主导,但需关注基因突变的可能性;性格互补性可提升协作效率,亦需通过沟通机制规避冲突;健康管理需针对性防控胃癌与输血风险。随着精准医学的发展,血型研究将从传统的抗原匹配转向基因-环境互作分析,例如探究血型相关糖基化修饰对慢性炎症的调控作用。建议加强公众血型认知教育,并推动血型数据库建设,以优化临床输血安全与疾病预防策略。


