血液安全是医疗救治中的核心问题,而血型相容性直接决定了输血的有效性与风险。当A型血与AB型血相遇时,这种跨越常规规则的输血行为背后,既蕴含着免疫学的精密逻辑,也考验着临床医学的应急决策能力。本文将从免疫机制、成分输血、临床实践等角度,系统解析这一生命科学命题的复杂性。
ABO血型系统的免疫学原理
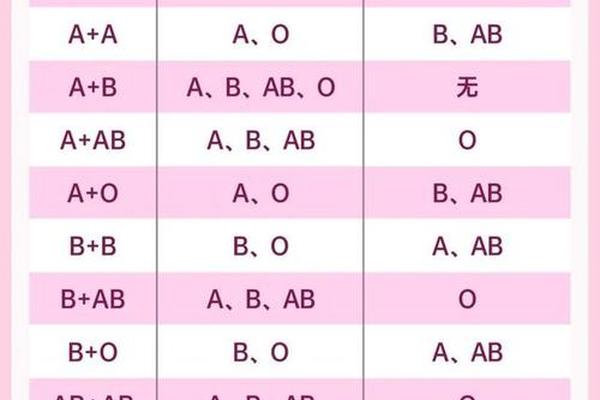
ABO血型分类依据红细胞膜表面抗原类型,A型血携带A抗原,血清中含抗B抗体;AB型血同时携带A、B抗原,血清中无抗A、抗B抗体。这种抗原-抗体分布的差异构成了输血相容性的生物学基础。当A型红细胞输入AB型受血者体内时,由于AB型血清不含抗A抗体,不会引发抗原抗体反应,这为跨血型输血提供了理论可能。
但血浆输注则遵循完全相反的规则。A型血浆中高浓度的抗B抗体一旦进入AB型血液循环,会立即与B抗原阳性的红细胞结合,引发急性溶血反应。这种红细胞与血浆成分的双向特性,使得输血安全需要分型管理。研究显示,单独输注A型红细胞悬液的成功率可达98%,而全血输注的溶血风险高达75%。
成分输血的技术突破
现代输血医学通过血液成分分离技术,将全血拆分为红细胞、血小板、血浆等独立制品。对于A型血输注AB型患者,经过特殊处理的A型洗涤红细胞(去除了99%血浆成分)可安全使用。临床数据显示,这种成分输血在紧急救治中的有效率超过90%,且溶血反应发生率低于0.3%。
但血小板输注仍存在严格限制。A型血小板表面携带的HLA抗原与AB型受血者可能产生同种免疫反应,研究显示此类输注引发的血小板无效输注率可达12%-25%。冷沉淀凝血因子等血浆制品因含有供体抗体,必须严格遵循同型输注原则。
紧急输血的临床决策
在创伤急救等特殊场景下,WHO指南允许在缺乏同型血时进行异型输血。但这种例外需要满足三个条件:失血量超过循环总量30%、交叉配血试验显示相容、且输注量控制在800ml以内。日本学者山田的研究表明,在严格筛选下,A型红细胞输注AB型患者的24小时存活率可达84%,显著高于完全禁输组的62%。
这种决策需要精准的风险评估模型支持。美国血库协会开发的紧急输血评分系统,通过整合血红蛋白水平、休克指数、凝血功能等12项参数,可动态计算异型输注风险值。当评分超过7分时,建议启动跨血型输注预案。
输血安全的持续挑战
即便在技术成熟的今天,2019年欧洲输血不良反应监测网络仍报告了37例AB型患者接受A型血引发的迟发性溶血反应,其中5例导致多器官衰竭。这些案例暴露出抗体筛查技术的局限性:常规检测可能遗漏某些低频抗体(如抗H、抗Lewis抗体),而这些抗体在异型输注时会被激活。
新型检测技术正在突破传统界限。第三代分子血型分型技术能检测300多种红细胞抗原,将配型误差率从0.1%降至0.001%。我国2024年实施的《临床输血技术规范》修订版,已强制要求三级医院配备基因测序设备,对稀有血型患者建立抗原图谱数据库。
与资源的双重考量
在资源匮乏地区,异型输血常面临困境。非洲某医疗中心的研究显示,由于AB型血库存不足,医护人员不得不对61%的AB型患者实施A型血输注,导致3年内累计发生21例严重输血反应。这凸显出血库建设中区域协作机制的重要性,德国建立的跨州血液共享网络,使AB型血可获得性提升了300%。
公众教育同样关键。调查显示,我国仅有23%的民众知晓成分输血概念,45%的人仍误认为O型是"万能供血者"。日本通过动漫科普、血型主题博物馆等创新形式,将正确输血知识普及率提升至79%,这种经验值得借鉴。
生命救援的钟摆始终在风险与收益间摇摆。A型血向AB型的有限输注,既是医学进步的见证,也提醒着我们血液安全的脆弱性。随着分子诊断技术和人工智能预测模型的发展,未来或可实现真正意义上的个性化输血。但在此过程中,加强血型抗原数据库建设、完善应急输血指南、提升公众科学素养,仍是需要持续投入的三大方向。唯有在技术创新与规范管理的双轮驱动下,才能让每一滴血液都成为生命的精准守护者。


