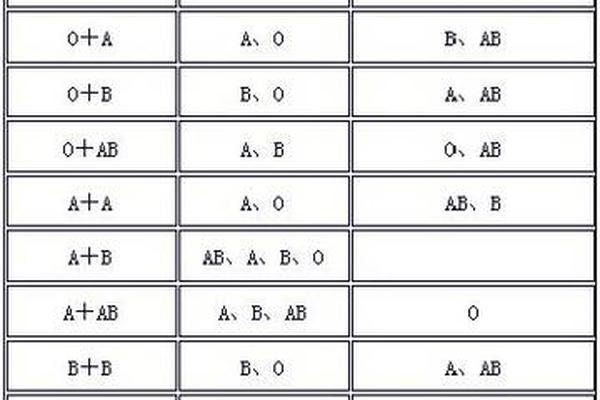
血型遗传的本质是基因的传递与组合。A型血母亲可能携带AA或AO两种基因型,其中A为显性基因,O为隐性基因。若母亲为AA型,则其子女必然继承一个A基因;若为AO型,则子女有50%概率获得A基因,50%概率获得O基因。这种显隐性规律决定了子女血型的表达形式。例如,当父亲为O型(基因型OO)时,子女的血型只能是A型(AO)或O型(OO)。
值得注意的是,显性基因的表达具有优先级。即使母亲携带隐性O基因,只要存在显性A基因,其血型仍表现为A型。这一规律在法医学亲子鉴定中具有重要参考价值,例如当父母均为A型血时,若子女出现B型或AB型血,则需警惕生物学关系异常的可能性。血型抗原的合成还依赖于H基因的表达,极少数情况下,H基因突变导致的"孟买血型"可能使常规血型检测结果出现偏差。
二、父亲血型对子女血型的影响机制
母亲A型血与不同血型父亲的结合会产生多样化的遗传结果。当父亲为O型(基因型OO)时,子女血型只能是A型或O型,且O型概率为25%-50%(取决于母亲基因型);若父亲为B型(基因型BB或BO),子女可能获得A、B、AB或O型血,其中AB型概率可达25%。
在特殊组合中,父亲AB型(基因型AB)与母亲A型的结合尤为值得关注。理论上,子女可能获得A、B或AB型血,但临床实践中存在"顺式AB"现象,即A和B基因位于同一条染色体上,这种罕见遗传方式可能产生预期外的血型组合。例如上海某医院曾报告案例:AB型父亲与A型母亲诞下O型血婴儿,经基因检测发现父亲携带特殊的AB基因型,这种案例发生率约为五十万分之一。
三、血型遗传中的特殊现象与医学意义
约0.01%的A型血人群属于亚型(如A2、A3等),其抗原表达强度存在差异。这些亚型可能影响输血相容性判断,例如A2型母亲若误输普通A型血,可能引发轻度溶血反应。基因测序技术的发展使得亚型检测精度显著提升,北京协和医院2023年的研究显示,我国汉族人群A亚型的检出率达0.37%。
在新生儿溶血病防治方面,A型血母亲若为Rh阴性,与Rh阳性父亲结合时,胎儿可能因抗原不合引发溶血。2024年《中华围产医学杂志》数据显示,Rh系统溶血病发生率已从1980年代的0.6%降至0.2%,这得益于产前抗体筛查技术的普及。A型血与消化系统疾病的相关性研究显示,携带A抗原的个体胃癌发病率较O型血人群高18%,这可能与抗原影响幽门螺杆菌定植有关。
四、社会认知误区与科学解读
民间流传的"滴血认亲"实为认知误区。血型遗传的复杂性远超古人想象,明代《洗冤录》记载的亲子鉴定方法已被现代DNA技术证伪。2018年江苏某法院判例显示,仅凭血型不符否定亲子关系的错误率高达7.3%。
对于"O型血是万能供血者"的误解,需结合临床实际辩证看待。虽然O型红细胞缺乏A、B抗原,但血浆中的抗A、抗B抗体仍可能引发受血者溶血反应。美国血库协会建议,除非紧急情况,应严格遵循同型输血原则。

A型血母亲的遗传特征既遵循孟德尔定律,又受基因突变、亚型表达等复杂因素影响。随着单细胞测序技术的突破,未来有望实现胚胎期的血型精准预测。建议育龄夫妇进行扩展血型检测(包括Rh、Kell等系统),特别是存在反复流产或新生儿溶血病史的家庭。对于血型遗传规律的科普教育,需结合典型案例增强公众认知,避免因血型误解导致家庭矛盾。在医学研究领域,探索血型抗原与疾病易感性的分子机制,将为个性化医疗开辟新方向。


