血液的“身份证”中,A型血作为ABO血型系统的重要分支,承载着独特的生物学意义和临床价值。当血型检测报告单上出现“A+”时,这一符号不仅代表个体的ABO血型为A型,还隐含了Rh血型系统中D抗原的存在。这种双重标注的背后,是输血医学、遗传学与疾病风险管理的复杂逻辑。本文将从科学定义、检测技术、临床意义及健康管理四个维度,系统解析A型血与A+血型的深层关联。
一、A型血与A+的科学定义
在ABO血型系统中,A型血的定义基于红细胞表面抗原的分布特征。根据百度百科词条,当红细胞携带A抗原时,个体的ABO血型被判定为A型。这种抗原由基因型AA或AO决定,其中A为显性基因,O为隐性基因。值得注意的是,A型血并非单一类型,根据抗原表达的强度差异,可进一步细分为A1、A2等亚型,这些亚型在输血兼容性检测中可能影响结果的准确性。
而“A+”中的“+”符号指向Rh血型系统,代表红细胞表面存在D抗原。Rh血型系统独立于ABO系统,是临床输血中仅次于ABO的第二大关键指标。搜狐健康科普指出,全球约85%的人群为Rh阳性(标注为+),仅有0.3%的中国汉族属于Rh阴性(标注为-)。“A+”意味着个体同时满足ABO系统的A型判定和Rh系统的D抗原阳性,这种组合在中国人群中占比约31%。
二、A+血型的检测技术与原理
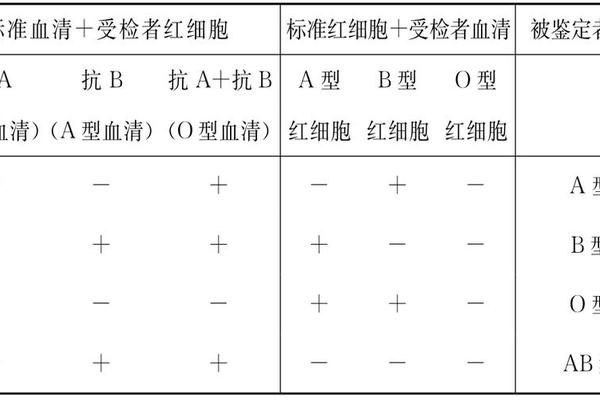
A+血型的鉴定依赖于抗原-抗体反应的生物学原理。传统方法如玻片法和试管法通过肉眼观察凝集现象判断结果:将抗A血清与待测红细胞混合后,若出现凝集则判定为A型;同时使用抗D试剂检测Rh血型。例如,试管法通过离心加速反应,能在10分钟内完成ABO与Rh的双重检测,其灵敏度可达1:128的血清效价标准。这类方法对操作者经验依赖较强,弱亚型可能引发漏检。
现代检测技术已转向自动化与精准化。知乎专栏提及的微柱凝胶法,利用凝胶分子筛分离凝集细胞与游离细胞,结合全自动血型仪分析,可将准确率提升至99.8%以上。基因分型技术通过PCR扩增ABO基因的SNP位点,能够直接识别AA、AO等基因型,尤其适用于新生儿溶血病风险评估。这些技术进步显著降低了人为误差,使A+血型的判定更加可靠。
三、A+血型的临床意义与风险管理
在输血医学中,A+血型的兼容性规则直接影响治疗安全。根据ABO系统,A型血可接受A型或O型供血;而Rh系统要求受血者与供血者的D抗原一致,因此A+个体只能接受A+或O+血液。若误输Rh阴性血液,虽不会引发急性溶血(因Rh抗体需二次接触才产生),但可能导致迟发性输血反应。临床统计显示,约20%的输血差错与Rh血型不匹配相关。
A+血型还与特定疾病风险存在关联。阜外心血管病医院的研究表明,A型血人群的总胆固醇和低密度脂蛋白水平较高,冠心病发病率较其他血型增加12%。2022年《神经学》杂志的跨国研究指出,A型血人群的60岁以下中风风险较O型血增高16%,可能与凝血因子VIII水平升高有关。这些发现提示A+个体需加强心脑血管疾病的早期筛查。
四、遗传规律与健康管理策略
A型血的遗传遵循孟德尔定律。若父母一方为AA基因型,子女必然携带A抗原;若为AO型,则子女有50%概率为A型(AO或AA),50%为O型(OO)。Rh阳性(+)作为显性性状,只要父母中有一方携带D抗原,子女即可能表现为A+。例如,A+(Dd)与O+(DD)的夫妇,其子女100%为Rh阳性,但ABO血型可能为A或O型。
针对A+人群的健康管理需多维度干预。饮食方面,建议减少饱和脂肪摄入以调控血脂;运动上推荐每周150分钟的中高强度锻炼。对于女性A+血型者,若配偶为Rh阴性,需警惕胎儿溶血风险——尽管A+本身为Rh阳性,但若母亲为Rh阴性且胎儿遗传父亲D抗原,仍需进行产前抗体监测。定期进行颈动脉超声等专项检查,有助于早期发现血管病变。
A+血型作为ABO与Rh系统的交叉产物,既是生命科学的微观镜像,也是临床实践的关键坐标。从基因型检测到疾病风险预警,现代医学正逐步实现血型数据的精准化应用。未来研究可进一步探索A型亚型与肿瘤免疫的关系,或开发基于血型特征的个人化健康管理算法。对于公众而言,了解自身血型的深层含义,不仅是对生命密码的解读,更是主动健康管理的起点。


