AB血型男性与A血型女性的结合,在血型遗传中呈现出独特的规律性。根据ABO血型系统的遗传法则(由9号染色体上的等位基因控制),AB型男性的基因型为IAIB,而A型女性的基因型可能是IAIA或IAi。两者的后代血型可能为A型(概率50%)、B型(25%)或AB型(25%),但不可能出现O型。这一规律曾在亲子鉴定中引发误解,例如若子女表现为O型,可能被错误怀疑非亲生,但实际上需考虑罕见的孟买血型或基因突变等特殊情况。
从免疫学角度,AB型男性的红细胞携带A和B抗原,而A型女性血清中天然含有抗B抗体。若胎儿遗传父亲的B抗原(如B型或AB型),母体可能通过胎盘将抗B抗体传递给胎儿,理论上存在引发新生儿溶血的风险。然而数据显示,ABO血型不合的妊娠中仅2%-2.5%出现明显溶血症状,且多数表现为轻度黄疸,可通过蓝光治疗和药物干预缓解。这提示血型遗传的复杂性需结合医学检测综合判断,而非单一依据否定亲子关系。
二、ABO血型不合的生育风险
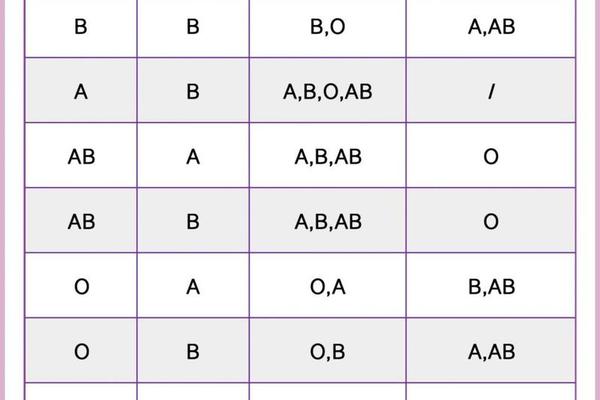
AB型男性与A型女性的组合属于ABO血型不合的典型场景之一。当胎儿血型为B型或AB型时,母体抗B抗体可能通过胎盘屏障攻击胎儿红细胞。临床统计显示,此类情况导致的流产率低于3%,远低于Rh血型不合的致畸风险。究其原因,A型母体的抗B抗体多为IgM大分子,难以穿透胎盘,且胎儿红细胞的抗原表达强度较弱,降低了免疫反应的烈度。
值得注意的是,Rh血型系统的叠加影响可能加剧风险。若女性为Rh阴性(即“熊猫血”),而男性为Rh阳性,首胎妊娠后母体可能产生抗D抗体,导致后续胎儿发生严重溶血。建议所有备孕夫妇进行Rh因子筛查,必要时在分娩后72小时内注射Rh免疫球蛋白以阻断抗体形成。对于AB型与A型的常规组合,定期监测母体抗体效价和胎儿发育指标(如脐血流、胆红素水平)仍是预防溶血的核心手段。
三、健康关联与疾病预防
近年研究揭示,血型与特定疾病易感性存在微弱关联。AB型人群患认知障碍的风险较其他血型高82%,而A型人群胃癌发病率相对较高。这提示AB型男性与A型女性需针对性加强健康管理:例如AB型个体可通过增加Omega-3摄入改善脑健康,A型女性则应注重胃部定期筛查。
从免疫学视角看,AB型个体的红细胞同时表达A、B抗原,可能对部分病原体(如霍乱弧菌)具有更强抵抗力,但这也可能削弱针对单一抗原的免疫应答效率。A型人群血清中的抗B抗体虽可能影响输血兼容性,却在某些病毒感染(如诺如病毒)中表现出保护作用。这种矛盾性提示,血型与健康的关联需结合环境因素动态评估,而非简单归因。
四、医学建议与未来研究方向
对于AB型与A型夫妇,孕前建议完成三项关键检测:ABO血型确认、Rh因子筛查、不规则抗体检测。临床案例显示,约0.1%的血型误判可能引发严重医疗事故,如网页74中女性因婚检误判O型导致手术备血错误。采用微柱凝胶法等新型检测技术可显著提升准确性,避免此类风险。
未来研究需聚焦于两个方向:一是开发非侵入性产前基因检测技术,通过母体血液分析胎儿血型及抗体敏感度;二是探索血型特异性干细胞疗法,为严重溶血患儿提供再生医学解决方案。针对ABO血型不合夫妇的心理干预同样重要,避免过度焦虑影响妊娠过程。
AB血型男性与A血型女性的结合,在遗传学、免疫学和临床医学层面均呈现多维度的交互影响。尽管存在ABO血型不合的理论风险,但现代产前监测技术已能有效防控多数并发症。血型作为生命的基础编码之一,其价值不仅在于输血安全或亲子鉴定,更在于为个体化健康管理提供生物学依据。建议公众通过权威渠道获取血型知识,医疗机构则需加强检测标准化建设,同时推动跨学科研究,破解血型与疾病关系的深层机制。唯有科学认知与技术创新并重,才能最大化保障不同血型组合家庭的生育安全与健康权益。


