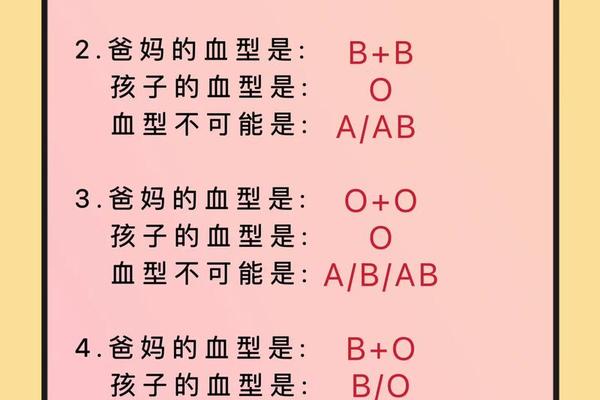
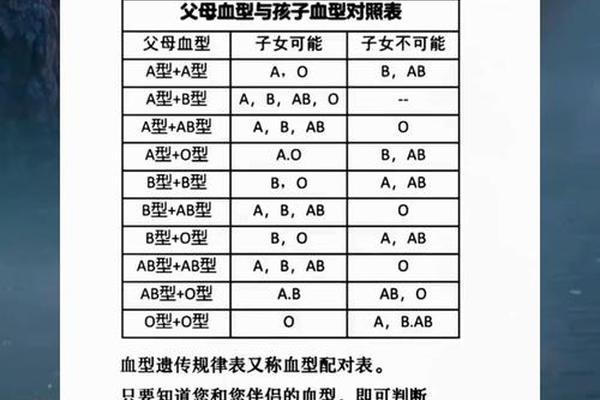
血型作为人类遗传的重要表征,其传递规律遵循孟德尔遗传定律。当父亲为A型血(基因型可能为AA或AO),母亲为O型血(基因型为OO)时,子女的血型可能性始终与显隐性遗传规则紧密相关。A型血的显性基因(A)与O型血的隐性基因(o)组合,决定了孩子的血型只能是A型或O型,这一结论已通过多学科交叉研究得到反复验证。
从遗传学角度看,A型血的显性基因对隐性基因具有覆盖作用。若父亲携带AO基因型,其可能传递A或O基因,而母亲仅能传递O基因。孩子的基因型组合为AO(表现为A型血)或OO(表现为O型血)。若父亲为纯合子AA,则所有后代均携带AO基因型,表现为A型血。这种遗传机制排除了B型或AB型血的可能性,因为父母双方均未携带B基因。
二、显隐性规律对血型的影响
显隐性关系是ABO血型系统的核心特征。A基因作为显性等位基因,即使与隐性O基因配对,仍会主导血型表现。例如,AO基因型的个体红细胞表面仍会表达A抗原,呈现A型血特征。这一现象解释了为何A型血父母可能生出O型血子女:只有当父母双方均传递隐性O基因时,孩子才会表现为O型。
临床数据显示,A型与O型父母的子女中,约50%为A型,50%为O型。这一概率分布源于父方A型血基因型的杂合性(AO)或纯合性(AA)。若父方为纯合AA,所有子女均为A型;若为杂合AO,则子女血型呈现1:1的比例分布。值得注意的是,O型血作为隐性纯合体,无法通过单次显性基因的传递改变其表达。
三、临床案例与特殊现象
2019年媒体报道的"方先生案例"曾引发广泛讨论:O型父亲与A型母亲竟生育了B型血女儿。后续基因检测揭示,母亲实为罕见的AB亚型(Bw11基因突变),其B抗原表达微弱导致常规血清学检测误判为A型。这类特殊案例仅占0.001%,需通过基因测序技术才能准确识别。
在常规医学实践中,父A母O组合生育非A/O型子女的概率极低。统计显示,我国每年约发生2-3例类似基因突变引发的血型异常,主要与H抗原缺失(孟买型)或顺式AB基因相关。这些特殊情况虽存在,但需通过分子生物学检测方可确认,不改变基础遗传规律的普适性。
四、社会认知误区与科学普及
公众对血型遗传存在两大认知误区:其一是误认为父母血型组合可产生AB型后代,其二是将性格特征与血型简单关联。生物学研究证实,A型与O型父母基因池中完全缺乏B基因,AB型后代的产生概率为零。某些网络流传的"血型性格论"(如A型血严谨、O型血乐观)更缺乏科学依据,实为统计偏差形成的伪科学。
基因测序技术的普及正在改变传统认知。2023年北京协和医院的研究表明,通过全基因组筛查可发现0.03%人群存在血型相关基因突变,这些突变可能导致血清学检测与基因型不符。这提示临床血型鉴定应结合分子检测技术,特别是在涉及输血或器官移植等关键医疗场景时。
五、未来研究方向与展望
血型研究的纵深发展揭示出三大前沿领域:首先是稀有血型亚型的基因编辑技术,通过CRISPR-Cas9系统修饰H抗原相关基因,可能为稀有血型患者创造适配血液资源。其次是血型基因表达调控机制研究,2024年《自然·遗传学》刊文指出,DNA甲基化可能影响ABO抗原的表达强度。最后是血型与疾病易感性的关联研究,现有数据显示A型血人群患胃癌风险较O型血高20%,但其分子机制仍需深入探究。
针对临床实践,建议建立三级血型鉴定体系:初筛采用血清学检测,可疑案例进行基因分型,特殊病例实施全外显子测序。这种分层检测策略既可保障常规医疗效率,又能避免罕见血型误判导致的医疗风险。
血型遗传规律的确定性与其微观层面的复杂性共同构成了生命科学的神秘图景。父A母O的血型组合严格遵循显隐性遗传法则,其子女血型仅限于A/O型范畴。面对偶发的基因突变案例,我们既需坚守科学原理,也要保持对生命多样性的敬畏。随着基因技术的突破,血型研究正从表型描述迈向分子机制解析,这不仅深化了人类对自身遗传本质的认知,更为精准医疗开辟了新的可能路径。未来的血型科学,必将在保障人类健康与探索生命奥秘的双重维度上持续绽放光彩。


