血型是人体红细胞表面抗原的遗传标记,其分类基于ABO和Rh两大系统。ABO系统将血型分为A、B、AB、O四类,而Rh系统则通过是否存在D抗原来区分阳性(+)或阴性(-)。若已知自己是A型血,需进一步确认Rh因子,才能完整表述为A+或A-。这种区分对医疗安全至关重要,例如Rh阴性血型女性怀孕时需警惕胎儿溶血风险。
在ABO系统中,A型血的抗原由基因决定,父母各传递一个等位基因(如A与O组合可能表现为A型)。而Rh系统中,若父母双方均为Rh-,子女必然为Rh-;若一方为Rh+,则需通过专业检测确认。由于Rh阴性仅占全球人口的15%,且在不同族群中分布不均,准确判定Rh状态具有特殊临床意义。
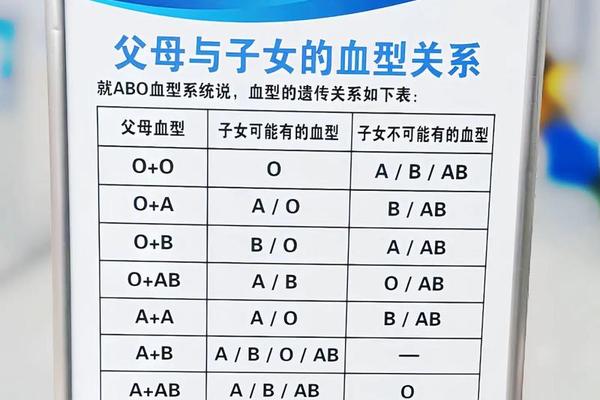
二、家庭推测与基因遗传规律
通过父母血型推测Rh状态是初步判断方法。若父母均为Rh-(如O-或A-),则子女必为Rh-;若父母中至少一人为Rh+,则需结合显隐性遗传规律分析。例如父亲为A+(基因型DD或Dd),母亲为A-(基因型dd),子女有50%概率携带D抗原。但需注意,基因突变或罕见亚型可能导致预测偏差,如孟买血型或A亚型可能干扰常规判断。
血型遗传表显示,A型父母可能生育A或O型子女,但Rh系统独立遗传。例如A+父亲与A-母亲可能生育A+或A-子女。这种推测可作为参考,但无法替代实验室检测。尤其当父母Rh状态不明时,需借助更精准的医学手段。
三、家用检测工具的操作与局限

市售家用血型检测卡通过抗原-抗体反应原理判断Rh状态。操作时需在标有Anti-D的测试区滴入血液,若出现凝集则为Rh+,反之为Rh-。此类工具通常包含对照区以验证试剂有效性,若对照区无反应则需重新测试。家庭检测存在明显局限:弱D抗原或部分D亚型可能导致假阴性;非专业操作易受环境温度、血液量等因素干扰;约1%的A型人群属于Ax、A3等亚型,其抗原表达微弱,可能被误判为O型。
四、专业医疗检测的多元路径
医疗机构采用血清学方法进行精准判定。常用技术包括:
1. 试管法:将血液样本分别与抗A、抗B、抗D试剂反应,观察凝集现象。此方法被视作金标准,能同时确认ABO和Rh状态。
2. 微柱凝胶法:利用分子筛原理,通过红细胞在凝胶柱中的沉降模式判断血型,尤其适用于弱抗原检测。
3. 基因测序:通过分析ABO基因第6、7外显子及RhD基因序列,可识别罕见变异。例如Ax亚型需通过PCR-SSP技术才能准确鉴定。
献血是另一种高效检测途径。血站采用自动化设备进行双重验证,结果可通过官方渠道查询。但需注意,部分机构可能仅反馈ABO类型,需主动要求Rh信息。
五、特殊场景下的注意事项
对于孕妇或手术患者,Rh状态需多次复核。曾有案例显示,某A3亚型患者因抗原微弱被误判为O型,输血后引发溶血反应。建议以下人群进行增强检测:
总结与建议
确定A型血的Rh状态需结合遗传推测、家庭检测和专业验证。尽管家用工具便捷,但其准确性受操作规范性和抗原表达强度限制。医疗机构的血清学检测仍是金标准,而基因测序技术为复杂案例提供终极解决方案。未来研究方向可聚焦于便携式分子诊断设备的开发,以及A亚型数据库的完善。建议公众将血型信息录入电子健康档案,并在急救卡中明确标注Rh状态,以提升医疗应急效率。


