人类对血型遗传规律的探索始于20世纪初,ABO血型系统的发现不仅改变了输血医学的发展轨迹,更为遗传学研究提供了经典案例。当A型血与O型血的个体结合时,这一看似简单的基因组合背后,实则蕴含着复杂的遗传密码。从遗传学角度来看,A型血可能携带的显性A基因与O型血固有的隐性O基因相遇时,既遵循着经典的孟德尔遗传定律,又可能因基因重组产生意料之外的组合。这种基因的碰撞不仅决定着新生儿的血型归属,更可能对母婴健康产生深远影响。
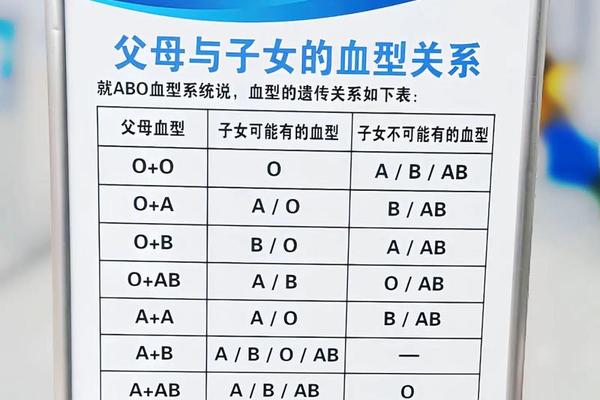
一、血型遗传的生物学机制
ABO血型系统由位于9号染色体上的三个等位基因决定:显性基因IA、IB和隐性基因i。A型血个体的基因型可能是纯合型(IAIA)或杂合型(IAi),而O型血则表现为隐性纯合型(ii)。当A型血(IAi)与O型血(ii)结合时,父母各自只能传递IA/i和i基因,子代将有50%概率获得IAi(表现为A型),50%概率获得ii(表现为O型)。
这种遗传规律源自孟德尔分离定律。以IAi型A血亲本为例,在形成配子时,IA与i基因将以50%的概率分离。当与O型血亲本的i基因结合时,即形成IAi(A型)或ii(O型)两种可能。值得注意的是,若A型亲本为纯合型(IAIA),所有子代都将继承IAi基因型,表现为A型血。
二、基因组合的概率解析
临床统计数据显示,当父母为A型(IAi)与O型(ii)组合时,子代呈现A型血的概率约为58.3%,O型血占41.7%。这种概率偏差源于人群中IAi型A血个体的实际占比。根据哈迪-温伯格定律估算,东亚人群中约65%的A型血个体属于IAi杂合型。
基因检测技术的发展使得精确预测成为可能。通过PCR-RFLP技术对ABO基因第6、7外显子进行检测,可准确判断A型亲本的基因型。若检测显示为IAIA纯合型,则子代100%为A型;若为IAi杂合型,则需结合血清学试验判断抗原表达强度。
三、母婴健康的医学关联
当O型血母亲怀有A型胎儿时,ABO血型不合的溶血风险显著升高。母体免疫系统产生的IgG抗A抗体会通过胎盘屏障,导致胎儿红细胞破坏。临床研究显示,这类组合的新生儿溶血发生率约为15-20%,但仅2-5%需要临床干预。定期监测母体抗体效价(临界值为1:64)和胎儿大脑中动脉血流峰值速度(PSV>1.5MoM)是重要的预警指标。
预防措施包括孕28周起口服茵陈蒿汤(降低胆红素水平),或在抗体效价超过1:128时进行血浆置换。值得注意的是,与Rh溶血不同,ABO溶血可发生于第一胎,这与自然界广泛存在的类A抗原物质引发的母体致敏有关。
四、特殊遗传现象解读
约0.01%的案例会出现基因突变导致的异常遗传。2018年《血液学杂志》报道的案例显示,某A型(IAi)与O型夫妻的子代呈现弱B抗原表达,经基因测序发现IB基因的新发点突变(c.796C>T)。这类突变多发生于减数分裂时的DNA复制错误,发生概率约为1/10万。
孟买血型(hh)是另一特殊类型,这类个体虽携带ABO基因,但缺乏H抗原前体,导致常规血型检测显示为O型。当孟买型个体(基因型IAIAhh)与O型结合时,子代可能呈现假性O型,需通过唾液血型物质检测方能确诊。
五、社会认知的误区澄清
民间流传的"O型万能供血"观念存在科学性谬误。虽然O型红细胞缺乏A/B抗原,但血浆中含有的抗A/B抗体仍可能引发受血者溶血反应。2019年美国血库协会指南明确指出,异型输血量超过400ml时必须进行血浆置换。
亲子鉴定领域也存在认知偏差。统计学显示,我国约7.3%的亲子纠纷源于对血型遗传规律的误解。实际上,A型与O型夫妻生出B型子女虽概率极低(<0.001%),但基因重组或等位基因突变仍可能打破常规遗传规律。
通过对A型与O型血亲代组合的遗传学分析,我们可以清晰认识到血型传递的生物学本质。这种认知不仅关乎个体身份确认,更是优生优育和临床输血的重要理论基础。未来研究应着重于开发快速基因分型设备,以及探索CRISPR技术在血型改造中的应用前景。对于计划生育的夫妻,建议在孕前进行ABO基因检测,结合遗传咨询制定科学的生育计划。


