在人类生命的密码中,血型是遗传与进化的独特印记,它不仅承载着个体的生物学特征,更影响着临床医学的实践。当一对夫妇的血型均为A型时,他们的孩子必然继承A型血;若父母中有一方携带隐性O基因,孩子则可能出现O型血。这种看似简单的遗传规律背后,却隐藏着更为复杂的血型系统——当人们讨论"熊猫血"时,已悄然踏入Rh血型系统的神秘领域。作为仅次于ABO系统的第二大血型体系,Rh阴性血因其稀有性(仅占我国汉族人口的0.3%-0.4%),成为医学界特别关注的焦点。
血型系统的遗传密码
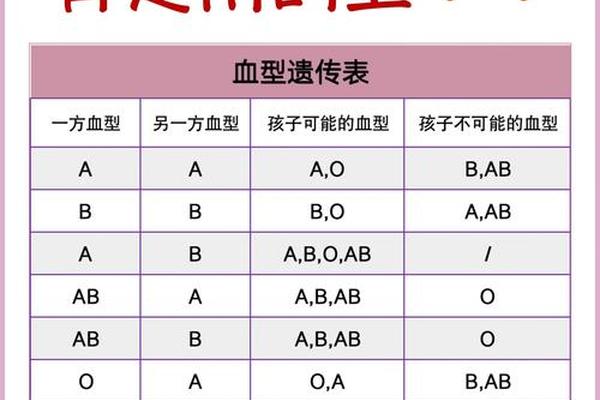
ABO血型系统由孟德尔遗传定律主导,父母各提供一个等位基因决定子代血型。当父母均为AA型纯合子时,孩子必然遗传两个A基因,表现为A型血;若父母为AO型杂合子,孩子则有25%概率为AA型、50%概率为AO型、25%概率为OO型。这种遗传机制在1901年被兰德斯坦纳发现后,奠定了现代输血医学的基础。
Rh血型系统的发现则更具戏剧性。1940年,科学家在研究恒河猴红细胞时意外发现人类红细胞表面存在D抗原,由此建立了以D抗原为标志的Rh系统。该系统包含50多种抗原,其中D抗原的临床意义最为重大。当红细胞缺乏D抗原时即为Rh阴性,这种隐性遗传特性使得Rh阴性血型在种群中呈零星分布。研究显示,我国汉族Rh阴性血型者中,AB型Rh阴性比例不足万分之三,堪称"血型中的大熊猫"。
熊猫血的生物学特性
Rh阴性血型的特殊性源于其免疫学特征。与ABO系统天然存在抗体不同,Rh阴性个体在未接触D抗原前,血清中并不含有抗D抗体。这种特性使得首次输注Rh阳性血液时不会引发溶血反应,但会刺激机体产生免疫记忆。当二次接触D抗原时,记忆B细胞将迅速增殖分化,产生大量IgG型抗D抗体,导致红细胞破裂。
在妊娠过程中,这种免疫反应可能造成灾难性后果。Rh阴性母亲若怀有Rh阳性胎儿,胎儿的红细胞可能通过胎盘屏障进入母体,引发初次致敏。二胎妊娠时,母体产生的抗D抗体将穿过胎盘攻击胎儿红细胞,导致新生儿溶血病,严重时可致胎死腹中。数据显示,未进行预防干预的二胎溶血发生率可达60%,流产风险超过50%。
临床医学的双刃剑
输血医学领域,Rh血型系统的重要性日益凸显。我国《临床输血技术规范》明确要求,Rh阴性患者应输注同型血液,紧急情况下首次可输注Rh阳性血液,但必须确保终生不再接受Rh阳性血液。这种限制使得Rh阴性血型者面临"血荒"困境,据统计,全国Rh阴性血型者约390万,但建立有效献血网络的不足10%。
现代产科通过抗D免疫球蛋白注射破解了部分难题。该药物能中和进入母体的胎儿红细胞,阻断免疫应答的启动。临床数据显示,在妊娠28周及产后72小时内规范注射抗D球蛋白,可使二胎溶血风险降低至1%以下。但对于已产生抗体的孕妇,仍需通过脐静脉穿刺、宫内输血等侵入性操作进行治疗,这些技术使90%的重度溶血胎儿获得生存机会。
生命科学的未来展望
基因检测技术的进步为血型研究开辟了新路径。通过孕母外周血胎儿DNA分析,现已能实现非侵入性Rh血型鉴定,准确率达99%以上。这使医生能更早制定诊疗方案,避免不必要的羊膜穿刺风险。在分子生物学层面,科学家正尝试通过基因编辑技术改造造血干细胞,使其表达特定血型抗原,这或许能彻底解决稀有血型供需矛盾。
建立全国性稀有血型数据库成为当务之急。中国稀有血型联盟通过"冷冻红细胞"技术将保存期延长至10年,并构建应急献血者网络。但该系统仍面临地域分布不均、响应速度待提升等挑战。未来需要结合区块链技术实现血源追溯,运用人工智能预测区域用血需求,构建更智能的血型管理系统。
生命密码的解读永无止境。从ABO到Rh血型系统,从基因遗传到免疫应答,血型科学的发展史就是人类认识自身、战胜疾病的奋斗史。对于占人口极少数的Rh阴性群体,这不仅关乎个体健康,更是检验社会医疗体系完善程度的重要标尺。通过加强科普教育、完善献血机制、推进技术创新,我们终将破解"熊猫血"的生命密码,让每个稀有血型者都能获得平等的生命保障。


