ABO血型A型Rh阳性,是指个体在ABO血型系统中表现为A型(红细胞表面存在A抗原,血浆中含抗B抗体),同时在Rh血型系统中为Rh阳性(红细胞携带D抗原)。这两大血型系统的结合,构成了人类血液遗传多样性的重要维度。ABO系统的抗原由9号染色体上的基因控制,而Rh系统则以D抗原为核心,其存在与否决定了Rh阳性或阴性的分类。从生物学角度看,A型Rh阳性属于全球范围内较常见的血型组合,其分布具有显著的地域和族群差异。例如,我国汉族人群中Rh阳性比例高达99.7%,而欧美白种人中Rh阴性占比约为15%。
血型的形成受显性与隐性遗传规律支配。A型血的基因型可能是AA或AO,Rh阳性则表现为显性遗传特征。这种遗传稳定性使得血型成为法医学亲缘鉴定和人类学研究的可靠标记。值得注意的是,尽管血型主要由遗传决定,但在某些病理状态下(如白血病或长期输血),抗原表达可能暂时性减弱,导致血型检测结果异常。这提示临床血型鉴定需结合患者健康状况综合判断。
二、临床医学中的核心价值
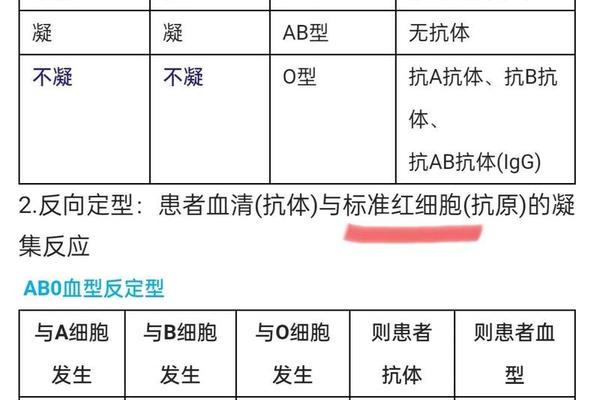
在输血医学领域,A型Rh阳性的明确鉴定是保障安全输血的前提。根据ABO系统规则,A型血可接受同型或O型红细胞,但需避免输注含B抗原的血制品;Rh阳性个体则无需特殊限制,但Rh阴性受血者若输入Rh阳性血液,可能引发免疫反应。数据显示,我国68%的血型检测试剂同时涵盖ABO和Rh系统,其中98%采用正反定型法确保准确性。
对于妊娠管理,A型Rh阳性母亲的胎儿若为Rh阳性,通常无需担忧新生儿溶血病。但若母亲为Rh阴性而胎儿为Rh阳性,则需通过抗D免疫球蛋白预防抗体产生。研究表明,A型血女性患妊娠期高血压的风险较O型血更高,而O型血产妇更易发生产后出血。这些关联性提示,血型信息可为产科个性化干预提供依据。
三、遗传规律与家庭健康
从遗传学角度,父母血型组合决定子女可能的血型范围。例如A型(AA/AO)与O型(OO)父母,子女可能为A型或O型;若父母中一方为Rh阴性,则子女有50%概率遗传阴性表型。这种规律不仅影响家庭健康规划(如稀有血型储备),也对器官移植配型具有重要意义。
值得注意的是,约0.1%人群属于ABO亚型(如A2、A3等),其抗原表达较弱可能导致血型误判。分子生物学技术的发展,使得通过PCR或基因芯片检测基因型成为解决此类问题的有效手段。这要求临床实验室在常规血清学检测基础上,必要时辅以分子诊断技术。
四、社会认知与科学误区
公众对“O型万能供血”的认知需科学纠偏。尽管O型红细胞缺乏A/B抗原,但其血浆含抗A/B抗体,大量输注仍可能引发溶血反应。现代输血原则强调同型输注,仅在紧急情况下有限使用O型血。Rh阴性被冠以“熊猫血”称号,但其临床稀缺性因地域而异。我国已建立稀有血型库,通过自体储血和精准配型降低输血风险。
研究还发现,A型血人群对某些疾病的易感性存在差异。例如A型个体罹患心血管疾病的风险较O型高20%,且对幽门螺杆菌感染更敏感。这些发现虽不构成临床诊断依据,却为预防医学提供了新的研究方向。
ABO血型A型Rh阳性的生物学特性,深刻影响着临床输血、疾病预防和遗传咨询等多个领域。随着微柱凝胶法和纳米磁珠技术的普及,血型检测正向自动化、精准化发展。未来研究可进一步探索血型与慢性病、药物代谢的关联,并开发基于血型特征的个性化医疗方案。建议公众定期检测血型,关注罕见血型储备政策,医疗机构则需加强多学科协作,将血型数据纳入健康管理的整体框架。唯有科学与认知同步提升,方能最大限度释放血型研究的临床应用价值。


