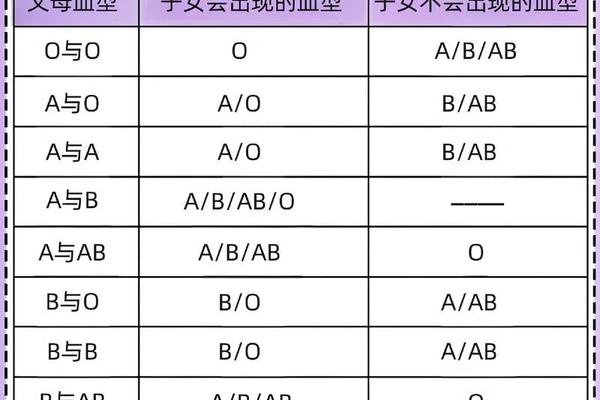
ABO血型系统的遗传遵循孟德尔定律,由位于第9号染色体上的显性基因A与隐性基因O共同决定。当父母双方均为A型血时,其基因型可能为AA(纯合型)或AO(杂合型)。从网页52提供的血型遗传规律表可见,若父母均为A型血,子女的血型只能是A型或O型,而B型和AB型则被完全排除。这一规律源于显性基因的表达特性:A为显性,O为隐性,因此AO基因型仍表现为A型血。
从分子层面看,A型血的红细胞表面携带A抗原,血清中则含有抗B抗体。这一特性在输血医学中至关重要,例如A型血患者若输入B型血,抗B抗体会立即攻击异种抗原,引发溶血反应。网页16提到的H物质缺失现象,解释了极少数A型血可能被误判为O型血的案例,这种基因表达异常虽罕见,却为血型遗传的复杂性提供了佐证。
二、基因组合的概率解析
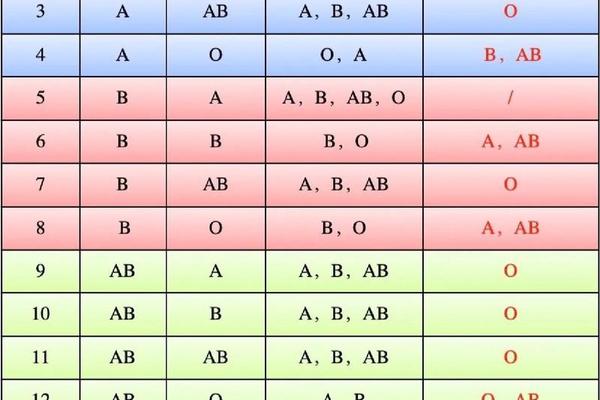
当父母双方均为纯合型AA时,子女必然继承两个A基因,血型100%为A型。然而现实中,约80%的A型血个体为AO杂合型。若父母一方为AA、另一方为AO,子女有50%概率继承AA基因型(表现为A型),50%概率为AO(仍表现为A型)。若父母双方均为AO型,则子女血型概率发生显著变化:25%为AA(A型),50%为AO(A型),25%为OO(O型)。
这种概率分布解释了临床中A型血父母可能生育O型子女的现象。例如网页14描述的案例,一对A型血夫妇因携带AO基因型,其子代出现O型血的概率达25%。值得注意的是,网页42提供的婚配数据表明,A型×A型组合生育O型子女的实际比例约为1/15,这与理论概率存在差异,可能源于基因表达效率或检测误差。
三、临床实践中的特殊案例
尽管遗传规律具有高度稳定性,医学文献仍记录了罕见例外。网页16提到的CisAB型血即为一例:这种特殊基因型使AB型抗原出现在同一染色体上,导致AB型血父母可能生育O型子女。虽然此类案例不足万分之一,却提示血型鉴定需结合血清学与分子生物学方法。
另一特殊现象是获得性B抗原(类B抗原),常见于消化道疾病患者。网页44指出,肠道细菌的代谢产物可能暂时改变红细胞表面抗原表达,导致A型血被误判为AB型。此类干扰可通过洗涤红细胞或基因分型技术排除,凸显精准检测的重要性。
四、医学应用与社会意义
在输血医学中,A型血患者的血清抗B特性要求严格遵循同型输血原则。网页24强调,O型血曾被视为"万能供血者",但现代研究发现其血浆中的抗A/B抗体仍可能引发溶血反应,因此仅能在紧急情况下限量输注。而网页22提到的血型转换技术,通过酶解法将A型红细胞转化为O型,为解决血源短缺提供了新思路,目前转化效率已达99%以上。
从社会视角看,血型认知的普及有助于消除误解。网页16列举的案例中,O型血夫妇因子女出现B型血引发家庭矛盾,最终证实为H抗原缺失导致的检测误差。这提示公众需理性看待血型遗传,避免过度依赖单一检测结果。
五、未来研究方向与挑战
当前研究前沿聚焦于基因编辑技术的应用。网页30报道的嗜黏蛋白阿克曼菌酶组合,可高效去除A/B抗原,为通用型血液制品的工业化生产奠定基础。而网页35提及的红细胞"隐形衣"技术,通过包裹抗原实现跨血型输血,已在动物实验中取得突破。
在基础研究层面,血型与疾病的关联性值得深入探索。网页63提到A型血与胃癌风险的正相关性,提示未来或可通过血型分型实现个性化疾病筛查。血型基因多态性对器官移植排斥反应的影响,也将成为精准医学的重要课题。
总结
A型血遗传规律既是生命科学的基础课题,也是临床医学的实践指南。从基因型组合的概率计算到罕见变异的机制解析,从输血安全的精准把控到基因编辑的技术突破,这一领域始终在稳定与变革中前行。未来研究应着重提升血型检测的分子精度,开发新型血液替代品,同时加强公众科普,使血型知识真正服务于人类健康。正如诺贝尔奖得主兰德斯坦纳所言:"血液的奥秘,永远在已知与未知的边界闪耀。


