在人类遗传学中,血型不仅是医学领域的重要课题,更是普通家庭关注的焦点。当父母一方为O型血,另一方为A型血时,孩子的血型可能性看似简单,实则蕴含着复杂的遗传机制与临床意义。这一现象不仅涉及ABO血型系统的显隐性基因传递规律,还与新生儿健康、疾病风险等现实问题密切相关。本文将从遗传学原理、概率分布、医学意义及常见误区四个维度,系统解析O型与A型血父母生育子女的血型规律。
遗传机制与基因组合
ABO血型系统的遗传遵循孟德尔定律,由位于9号染色体的A、B、O三个等位基因决定。A型血的基因型可能是AA(纯合显性)或AO(杂合显性),而O型血只能是OO(隐性纯合)。当O型血(OO)与A型血(AA或AO)结合时,子代的血型取决于A型血父母提供的显性基因:
这一机制解释了为何O型与A型父母不可能生育B或AB型子女。值得注意的是,A型血的显性特征使得即使携带隐性O基因,其表型仍表现为A型。这种显隐关系的特殊性,构成了ABO血型遗传的核心逻辑。
概率分布与特殊情况
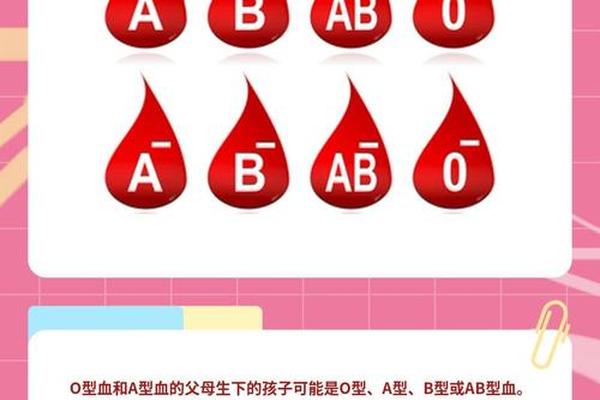
根据全球大规模统计数据,O型与A型父母生育子女的血型分布呈现显著规律性:
中国疾病预防控制中心的研究显示,在汉族人群中,A型血约30%为AO杂合基因型。这意味着现实中约30%的A型与O型夫妻组合存在生育O型子女的可能。虽然极罕见的孟买血型或基因突变可能导致例外(概率低于0.0001%),但此类情况需通过DNA检测确认,常规血型检测无法识别。
医学意义与临床实践
在产科领域,O型血母亲与A型血父亲的组合需警惕新生儿溶血症。当胎儿遗传父亲A型抗原时,母体免疫系统可能产生抗A抗体,通过胎盘引发胎儿红细胞溶解。临床数据显示,此类情况导致的新生儿黄疸发生率约为15-20%,其中约5%需光疗干预。
现代医学通过产前抗体效价检测(如抗A效价≥1:64)进行风险评估。对于高风险孕妇,孕28周起注射抗D免疫球蛋白可降低75%的溶血发生率。值得注意的是,ABO溶血严重程度通常低于Rh溶血,且第一胎也可能发病,这与抗体IgG的穿透性有关。
常见误区与科学澄清
民间常存在两个认知误区:
误区一:O型与A型父母可能生育B/AB型子女
部分网络信息(如网页8、42)错误宣称存在B/AB型可能性,这源于对基因重组原理的误解。实际上,O型血仅携带O基因,A型血不含B基因,因此子代无法获得B抗原所需的遗传信息。
误区二:血型完全决定亲子关系
尽管血型可作为初步筛查工具(如AB型父母不可能生育O型子女),但正向确认需依赖DNA STR检测。2018年北京亲子鉴定中心数据显示,血型排除准确率仅78%,而DNA检测准确率达99.9999%。

从遗传规律到临床实践,O型与A型血父母的生育规律揭示了生命科学的精妙。在医学技术高度发达的今天,正确理解血型遗传机制不仅能消除认知误区,更能为优生优育提供科学指导。建议准父母在孕前进行血型检测与遗传咨询,对存在溶血风险的夫妇实施产前监测。未来研究可进一步探索基因编辑技术(如CRISPR)在血型相关疾病预防中的应用潜力,推动精准医学的发展。血型作为生命的密码之一,其背后蕴藏的遗传奥秘仍待我们持续探索。


