在人类ABO血型系统中,天然抗体的存在是免疫防御机制的重要组成部分。A型血个体的血清中天然携带抗-B抗体,而B型血则含有抗-A抗体,O型血同时具备抗-A和抗-B抗体,AB型血则缺乏这两种抗体。这些天然抗体以IgM类为主,在出生后数月内逐渐形成,其产生被认为与环境中广泛存在的微生物抗原的隐性刺激相关。这类抗体不仅是输血相容性检测的核心指标,更在抗感染、肿瘤免疫及母婴健康等领域展现出复杂的生物学意义。

天然抗体的生物学特性与形成机制
ABO血型系统的天然抗体主要由IgM类免疫球蛋白构成,其结构为五聚体,具有更高的抗原结合能力,可在低温(4℃)下与对应抗原发生凝集反应。例如,A型血个体的抗-B抗体能够通过识别B抗原表位的半乳糖结构,迅速激活补体系统,引发红细胞溶解。这类抗体的形成机制尚未完全明确,但普遍认为与婴幼儿时期接触的肠道菌群、花粉等环境抗原相关,这些抗原与人类ABO抗原的糖基结构相似,从而诱导了交叉免疫反应。
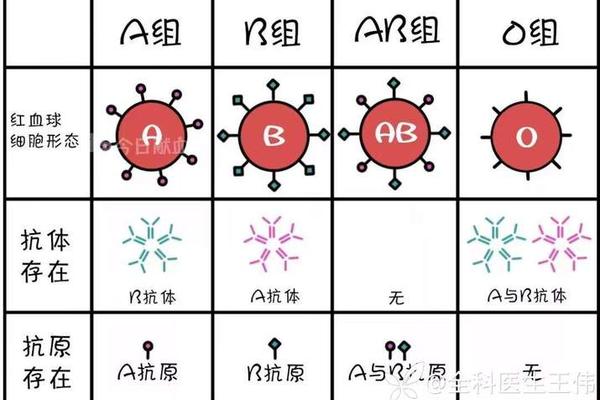
值得注意的是,天然抗体的效价随年龄增长而变化。青春期达到高峰后,抗体水平逐渐下降,但终身保持基础活性。ABO抗体不仅存在于血清中,还广泛分布于唾液、乳汁等分泌液中,提示其在黏膜免疫中的潜在作用。
临床意义:输血安全与新生儿溶血
在临床输血中,ABO天然抗体的检测是避免溶血反应的关键。若A型血患者误输B型血,其体内的抗-B IgM会迅速与供体红细胞表面的B抗原结合,激活补体系统,导致血管内溶血。对于特殊血型(如孟买型或类孟买型),由于其红细胞缺乏H抗原或仅表达微弱抗原,常规血型鉴定易误判为O型,需结合吸收放散试验等特殊方法,以避免输血事故。
母婴ABO血型不合是新生儿溶血病(HDN)的主要原因之一。当O型母亲怀有A或B型胎儿时,母体的IgG类抗-A/B抗体可经胎盘进入胎儿循环,破坏胎儿红细胞。研究表明,HDN的严重程度与母体抗体效价、胎儿抗原表达强度及胎盘屏障功能密切相关。例如,A1亚型胎儿的抗原性较强,更易引发严重溶血,而A2亚型则风险较低。
天然抗体与疾病的复杂关联
近年研究发现,ABO天然抗体与感染性疾病易感性存在关联。例如,O型血个体因同时携带抗-A和抗-B抗体,对诺如病毒和疟疾的抵抗力较强,而B型血人群因α-Gal抗原与疟原虫抗原的相似性,感染风险显著增加。在新冠病毒流行期间,A型血患者感染率较高的现象也引发关注,推测可能与抗-A抗体干扰病毒S蛋白与宿主ACE2受体的结合有关。
天然抗体在肿瘤免疫中的作用逐渐被揭示。部分癌症患者的B淋巴细胞可分泌针对肿瘤相关抗原(如MMP14酶)的天然抗体,这些抗体通过激活自然杀伤细胞(NK细胞)发挥抗肿瘤效应。例如,卵巢癌患者的肿瘤微环境中常检测到抗-MMP14抗体,其与NK细胞的协同作用可显著增强癌细胞杀伤效率。
研究进展与未来方向
在基础研究领域,ABO抗原的分子机制已逐步明晰。A抗原的形成依赖于α-1,3-N-乙酰半乳糖胺转移酶,而B抗原需α-1,3-半乳糖转移酶催化。基因测序技术的进步使得孟买型(FUT1基因突变)和类孟买型(弱表达A/B抗原)的精准鉴定成为可能,为稀有血型库的建立提供了技术支撑。
临床应用方面,基于天然抗体的治疗策略正在探索中。例如,利用抗-MMP14抗体联合免疫检查点抑制剂,可增强卵巢癌患者的治疗效果。通过体外修饰增强天然抗体的亲和力,或将其与纳米载体结合靶向递送,可能突破现有免疫疗法的局限性。
总结与展望
ABO血型系统的天然抗体不仅是免疫防御的基础屏障,更是连接输血医学、母婴健康与疾病治疗的桥梁。其生物学特性的深入解析为精准医疗提供了新思路,例如通过血型特异性抗体预测感染风险,或开发靶向性免疫疗法。未来研究需进一步揭示抗体与抗原相互作用的动态调控机制,并探索其在肿瘤微环境中的功能重编程潜力。跨学科合作(如结构生物学与临床医学)将推动抗体工程技术的革新,最终实现从基础发现到临床转化的全面突破。


