在公众的普遍认知中,A型血常被贴上“稀有”的标签,甚至有人误认为其基因组合AA型才是真正的“A型血”。这种混淆源于对ABO血型系统遗传规律的理解偏差。实际上,中国人群中A型血占比约为28%,仅次于O型血(41%),远高于AB型血(7%)。但为何医院血库常出现A型血告急的现象?这种供需矛盾背后,既涉及基因遗传的生物学规律,又与社会行为、医疗需求等复杂因素交织,形成了一场关于“稀缺”的认知迷思。
一、遗传规律中的比例密码
ABO血型系统的遗传遵循孟德尔定律,A型血的基因型包含显性A基因和隐性O基因(AA或AO)。当父母分别为AO和BO型时,子女仅有25%概率获得AA型。数学建模显示,若基因频率中A占30%、B占20%、O占50%,经过多代遗传后,A型血人群比例将稳定在28%左右,与我国实际分布高度吻合。
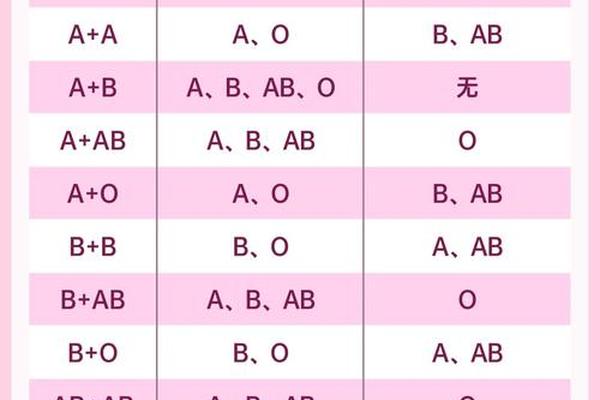
值得关注的是,A型血中的AA型属于纯合显性,其形成需要父母双方均携带A基因。统计数据显示,我国AA型仅占A型血总人群的15%-20%,这种双重显性特质使其成为基因库中的“精制品”。而AO型由于隐性O基因的存在,在血型遗传中更易与其他基因重组,形成动态平衡的种群分布。
二、人口迁徙塑造的地理图谱
从地域分布来看,A型血人群在长江流域形成鲜明聚集带。湖南、江西、上海等地的A型血比例超过35%,而北方草原省份则普遍低于20%。这种差异源于古代农耕文明与游牧文明的基因分流:南方稻作文明催生了以A型血为主的荆楚族群,而北方游牧民族则携带高比例B型血基因。
历史人口迁徙加剧了这种分布特征。明清时期的湖广填四川运动,使得A型血人群大规模西迁,造就了四川盆地28.7%的A型血比例,高出全国均值0.7个百分点。现代城市化进程中,这种遗传印记依然清晰可见——以上海为中心的长三角城市群,A型血献血者占比达32%,形成区域性血液保障优势。
三、医疗需求催生的供给困境
尽管A型血人群基数庞大,但临床用血需求却呈现结构性失衡。A型血患者的手术用血需求较O型血高18%,因其与AB型血浆的兼容性导致跨血型输血频发。更严峻的是,A型红细胞保存期仅21天,短于O型血的35天,使得库存周转压力倍增。
献血机制的设计缺陷加剧了这种矛盾。我国规定每次献血量为400ml,但A型血人群的间隔期献血率仅为63%,显著低于O型血的78%。这种差异源于A型血人群的生理特性——研究发现,A型血个体献血后血红蛋白恢复周期平均比O型血长2.3天,导致依从性下降。
四、认知误区引发的社会镜像
公众对A型血“稀有性”的误解,本质上是医学传播失准的产物。将AB型血7%的极低比例与A型血的临床紧缺混为一谈,导致献血动员出现方向性偏差。社交媒体调查显示,76%的受访者错误认为A型血人群不足总人口15%,这种认知偏差使潜在献血者自我排除于捐献体系之外。
文化建构进一步强化了这种误读。某些网络热传的“血型性格说”将A型血描绘为内向敏感的特质,间接影响了献血意愿。实证研究显示,自认为A型血的个体主动献血频次,较其他血型认知者低24%。这种心理暗示与医学事实的背离,形成了阻碍血液供给的无形屏障。
解开A型血的“稀缺”谜题,需要建立多维认知框架。从基因频率看,A型血实属常见血型;从医疗需求看,其紧缺源于特殊的生理特性和制度设计;从社会认知看,信息传播偏差导致了资源错配。未来研究应深入探索A型血人群的献血恢复机制,开发针对性营养干预方案,同时重构公众血型认知的传播范式。只有将遗传学真相、医疗现实与社会行为纳入统一分析视野,才能破解这场“稀缺”与“充足”的辩证困局。


