在人类复杂的生命密码中,血型作为遗传标记之一,始终承载着医学与大众的双重关注。O型血因缺乏A、B抗原被称为“万能供血者”,而A型血作为全球第二大常见血型,其特有的抗原特征与健康关联性引发了广泛研究。这两种血型在生理机制、疾病易感性乃至社会认知层面均存在显著差异,这些差异不仅影响着个体健康管理策略,也为现代医学提供了独特的观察视角。
抗原结构与生理差异
O型血与A型血的核心差异源于红细胞表面抗原的分子结构。根据ABO血型系统,A型血的红细胞表面携带A抗原,其本质是N-乙酰半乳糖胺通过α-1,3糖苷键连接在H抗原的半乳糖上,而O型血的红细胞仅保留未修饰的H抗原结构。这种分子层面的差异导致了两者在免疫反应中的不同表现:A型血个体的血清中含有抗B抗体,O型血则同时存在抗A和抗B抗体,这种抗体分布特征直接决定了输血相容性规则。
从血液流变学角度,O型血的凝血因子Ⅷ和血管性血友病因子(vWF)浓度较其他血型低约25%,这使得O型血人群深静脉血栓风险降低30%。而A型血由于A抗原在血管内皮细胞的广泛表达,可能通过促进血小板聚集和纤维蛋白原结合,成为血栓形成的潜在诱因。日本学者山本等人的基因研究表明,ABO基因不仅调控抗原合成,还参与炎症因子调控通路,这为不同血型的生理差异提供了分子生物学解释。
疾病易感性对比
在恶性肿瘤领域,A型血展现出显著风险特征。包含30国10万人的队列研究显示,A型血人群总体患癌风险增加12%,其中胃癌风险提升18%、癌23%。我国北方研究进一步证实,A型血患者胃癌前病变发生率比其他血型高30-40%,可能与消化道细胞表面A抗原促进肿瘤细胞转移相关。与之形成对比的是,O型血在多项研究中表现出癌症防护特性,其癌发病率比A型低32%,比AB型低50%。
心血管疾病领域同样存在差异。哈佛大学20年追踪研究发现,A型血人群冠心病发病率比O型血高5%,而AB型人群风险增幅达23%。这种差异可能源于A型血人群总胆固醇水平较高,以及血管内皮细胞A抗原引发的慢性炎症反应。在神经退行性疾病方面,O型血大脑灰质体积较其他血型多出0.5-1%,这与其阿尔茨海默病风险降低30%密切相关。
性格认知的迷思
尽管民间广泛流传血型性格论,但科学界对此持审慎态度。日本心理学家古川竹二1927年提出的“A型谨慎、O型自信”理论,在2016年《国际家庭科学杂志》的大样本研究中被证伪。现代心理学研究显示,所谓A型血人群的完美主义倾向,更多与社会文化压力相关,而非遗传决定。O型血被赋予的“领导力”特质,在双生子研究中也未发现显著相关性。
值得关注的是,这种社会认知差异产生了实际影响。日本企业曾出现按血型筛选员工的现象,而我国婚恋市场也存在血型匹配的民间说法。但脑成像技术研究表明,性格特征与血型抗原表达不存在神经生物学关联,所谓的相关性更多是心理暗示的结果。
遗传规律与族群分布
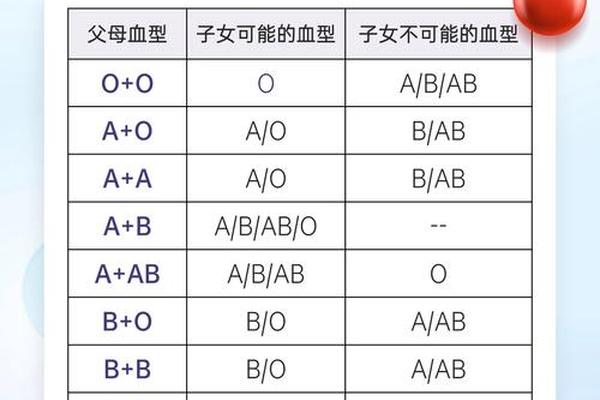
从孟德尔遗传规律分析,O型血为隐性遗传,A型血呈显性特征。当父母分别为O型(ii)和A型(AA或Ai)时,子代可能出现A型(概率50%)或O型(50%),但绝不会出现B或AB型。全球分布数据显示,O型血在美洲原住民中占比超过90%,而A型血在欧洲北部达40%,这种分布差异与古代人群迁徙和传染病选择压力密切相关。
分子人类学研究揭示,A型血基因可能起源于2.5万年前西欧采集者群体,其高发区域与历史上鼠疫等流行病区域重叠,提示A抗原可能提供特定病原体防御优势。而O型血在疟疾高发地区(如撒哈拉以南非洲)的占比达55%,与其红细胞表面抗原缺失导致的疟原虫感染率下降有关。
输血医学中的角色
在临床实践中,O型血的“万能供血者”地位具有严格限制。虽然O型红细胞缺乏A、B抗原,但其血浆中的抗A、抗B抗体在大量输血时仍可能引发溶血反应。最新输血指南强调,紧急情况下O型血输注量不得超过800ml,且需进行抗体效价检测。相较之下,A型血作为主要受血群体,其血浆中仅含抗B抗体,在AB型血浆短缺时可作为替代品,但需进行精细的交叉配型。
新兴的基因配型技术正在改变传统输血模式。通过检测ABO基因单核苷酸多态性(SNP),可精准识别A型亚型(如A1、A2)和O型变异体(如Bombay型),将输血相容率提升至99.99%。这种技术突破尤其有利于需要长期输血的血液病患者,我国已有医院将基因配型纳入血型检测标准流程。
总结而言,O型血与A型血的差异既是生物进化的产物,也是环境适应的见证。虽然基因决定了两者的生物学基础,但后天的健康管理才是决定个体健康的关键。未来研究应聚焦于ABO抗原在细胞信号传导中的具体机制,以及血型与个性化医疗的深度结合。对普通民众而言,了解血型特征不应陷入决定论误区,而应作为制定健康管理方案的参考维度之一——毕竟,科学的生活方式选择,远比遗传密码更能塑造健康未来。


