人类对血型遗传规律的探索始于20世纪初,当卡尔·兰德施泰纳首次发现ABO血型系统时,这种生物学特征便成为身份识别与医学治疗的重要依据。在父母血型为O型与A型的组合中,看似简单的血型传递实则蕴含复杂的基因互动机制。本文将从遗传学原理、临床实践及社会认知三个维度,系统解析这一现象背后的科学逻辑。
遗传机制解析
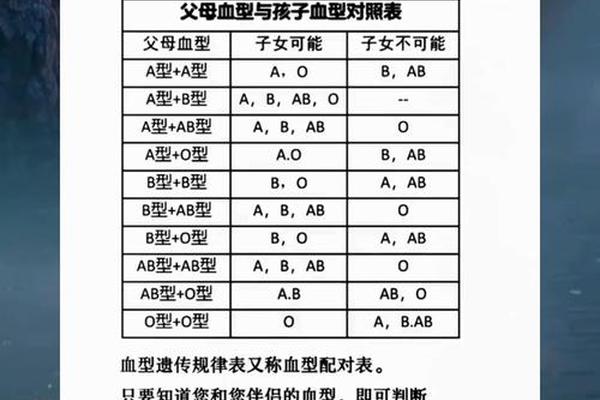
ABO血型系统由9号染色体上的三个等位基因(IA、IB、i)控制,其中A和B为显性基因,O为隐性基因。当父母分别为O型(ii)和A型时,A型父母的基因型可能为AA(纯合子)或AO(杂合子)。若A型父母携带纯合子AA基因,其与O型配偶结合时,子女必然遗传到A基因,表现为A型血;若为杂合子AO基因,子代则有50%概率获得A基因(Ai型,表现为A型血),50%概率获得i基因(ii型,表现为O型血)。
这种遗传规律可通过孟德尔定律解释:每个子代从父母各获得一个等位基因。例如O型与杂合A型(AO)父母生育时,可能形成Ai或ii两种基因组合。基因检测数据显示,这类组合下A型血出现的概率约为75%,O型血为25%。值得注意的是,隐性基因的携带状态可能跨越数代显现,这解释了为何看似不符的血型组合仍可能存在生物学亲缘关系。
医学应用价值
血型匹配在临床医学中具有关键作用。当O型母亲怀有A型胎儿时,母体血液中的抗A抗体会通过胎盘攻击胎儿红细胞,引发新生儿溶血病。统计显示,这类母婴血型不合导致的新生儿黄疸发生率高达15%-20%,其中约3%需接受光疗或换血治疗。产前血型筛查与抗体效价监测成为预防此类并发症的常规手段。
在输血医学领域,血型遗传规律直接影响供受体匹配策略。例如O型血作为"万能供血者"的理论建立在其不含A、B抗原的特性上,但现代医学强调同型输血原则,仅在紧急情况下使用O型红细胞悬液。研究证实,异型输血引发的迟发性溶血反应风险仍可达0.03%-0.1%。这些数据凸显了精准血型鉴定的必要性。
社会认知误区
民间普遍存在的"滴血认亲"观念将血型匹配等同于亲子关系证明,这种认知存在严重偏差。血型遗传对照表显示,O型与A型父母可能生育A型或O型子女,但当出现B型或AB型后代时,理论上可排除生物学亲缘关系。基因突变的发生率约为0.01%-0.03%,这导致极少数合法亲子可能呈现"异常"血型。
司法实践中,单独的血型鉴定已不作为法定亲子关系证据。DNA STR检测通过分析16-20个基因座的多态性,将亲子关系误判率降至10^-15数量级,其科学性与准确性远超传统血型分析。2019年北京某医院统计显示,在127例血型不符的亲子鉴定申请中,最终确认生物学关系的比例仍达8.6%。
技术发展前瞻
随着基因测序技术的进步,第三代单分子测序已能直接读取血型基因的碱基序列。2024年《自然·遗传学》刊文指出,新一代检测技术对稀有血型亚型(如A3、Bx)的识别准确率提升至99.97%。这为精准输血和器官移植提供了新的技术保障,同时推动了血型疾病(如新生儿溶血病)的基因治疗研究。
在法医学领域,血型检测正从定性判断向定量分析发展。通过检测基因表达量差异,科学家已能追溯血液样本的个体特征,包括代谢状态与疾病标记物。这种技术突破不仅增强了物证检验能力,也为个性化医疗开辟了新路径。
综观血型遗传的生物学本质与社会应用,其科学价值远超简单的亲子关系判断。在O型与A型血亲代组合中,基因显隐规律决定子代血型表现,而现代DNA技术为身份确认提供了更可靠的解决方案。未来研究应聚焦于基因编辑技术在血型疾病治疗中的应用,以及建立更完善的血型数据库以支持精准医学发展。对于普通家庭而言,理解血型遗传规律既能消除不必要的疑虑,也能增强医学风险防范意识。


