当A型血与B型血相遇,生命的遗传密码便在红细胞的抗原中悄然展开。ABO血型作为人类最早发现的遗传特征之一,其组合规律不仅揭示着基因传递的奥秘,更承载着医学检验、亲子鉴定乃至生命科学的深远意义。父母的血型组合看似简单,实则蕴含着复杂的显隐性遗传法则,甚至可能突破常规认知,展现出生物学中令人惊叹的多样性。
遗传机制与常规可能性
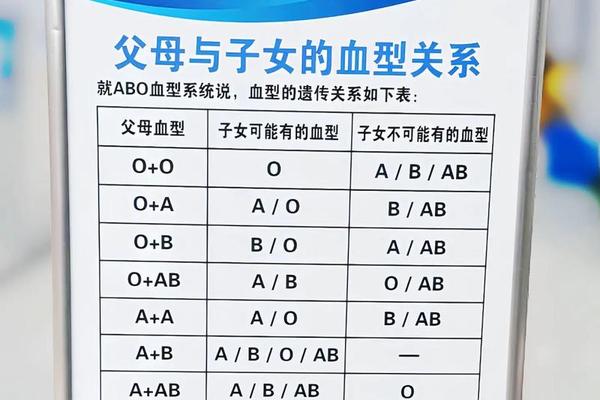
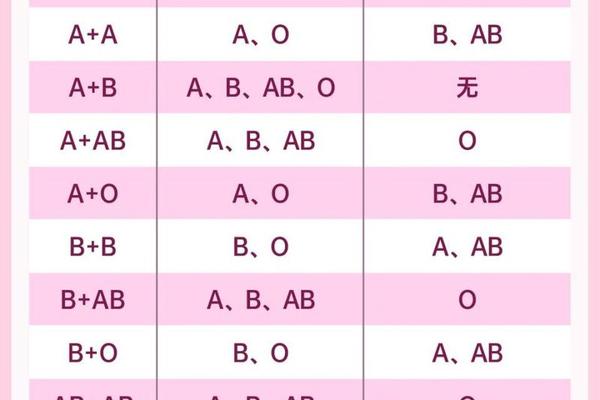
ABO血型系统的核心在于9号染色体上的三个等位基因:IA(A抗原)、IB(B抗原)和i(无抗原)。A型血个体的基因型可能是IAIA(纯合显性)或IAi(杂合显性),B型血则对应IBIB或IBi,而O型血仅由隐性纯合子ii构成。当A型血(IAIA或IAi)与B型血(IBIB或IBi)结合时,子代将随机继承父母各一个等位基因,形成四种可能的基因组合:IAIB(AB型)、IAi(A型)、IBi(B型)或ii(O型)。
例如,若父母均为杂合显性(IAi与IBi),子代将有25%概率为AB型、25%为A型、25%为B型、25%为O型。这种“四选一”的遗传模式源于孟德尔自由组合定律,即显性基因优先表达,隐性基因仅在纯合状态下显现。值得注意的是,父母若为纯合显性(IAIA与IBIB),子代将100%为AB型,这体现了显性基因的完全表达特性。
突破常规的特殊案例
尽管遗传学模型在大多数情况下成立,但自然界仍存在打破常规的例外。孟买血型(Hh血型系统)是最具代表性的特例之一。这类个体因缺乏H抗原前体物质,即使携带IA或IB基因,红细胞表面也无法形成A/B抗原,常规检测中呈现O型特征。若父亲为孟买型(如基因型hh IAIB),母亲为普通A型(IAi),子代可能继承IA与IB基因,并在具备H抗原时表现为AB型,这在传统ABO系统中看似“不可能”。
另一特殊现象是顺式AB型(Cis-AB),即IA与IB基因异常连锁于同一条染色体上。此类父母若与普通O型(ii)结合,子代可能意外出现AB型,概率约为五十万分之一。亚型变异(如A2B3亚型)也可能导致抗原表达微弱,使血型检测结果偏离预期。这些案例提示,血型遗传的复杂性远超基础模型,需要结合分子生物学技术进行深度解析。
医学实践与社会意义
在临床输血领域,ABO血型相容性直接决定救治成败。理论上,A型与B型父母所生的AB型子女可作为“万能受血者”,但其血浆中缺乏抗A/B抗体,实际输血仍需严格配型。而O型子女因无A/B抗原,成为紧急情况下的理想供血者,但其血浆中的抗A/B抗体仍可能引发溶血反应。
亲子鉴定中,血型虽不能作为唯一证据,却能提供重要线索。例如,A型与B型父母若生出AB型子女,符合常规遗传规律;但若出现O型子女,则需警惕基因突变或非亲生可能性。值得注意的是,我国法律明确规定,仅凭血型不符不能否定亲子关系,必须辅以DNA检测。在产科领域,母胎ABO血型不合可能导致新生儿溶血病,尤其是O型母亲怀有A/B型胎儿时,抗体通过胎盘攻击胎儿红细胞的风险显著升高。
与未来展望
A型与B型血组合的遗传多样性,既印证了孟德尔定律的普适性,也揭示了生命科学的精妙与未知。随着基因测序技术的发展,血型研究已从表型观察深入到基因编辑层面。例如,CRISPR技术可通过修饰H抗原基因实现血型人工转化,为稀有血型患者开辟治疗新径。未来,血型与疾病易感性的关联(如A型与胃癌、O型与疟疾抗性)或将推动个性化医疗的突破。对于普通家庭而言,理解血型遗传规律不仅能满足科学好奇心,更能在输血急救、生育规划中提供关键决策依据——这或许正是ABO系统历经百年仍被持续探索的价值所在。


