人类对血型的认知始于1900年卡尔·兰德施泰纳的发现,而ABO血型系统的遗传规律至今仍是医学与生物学领域的重要课题。当父母分别为A型和B型血时,孩子可能出现的血型不仅涉及生物学原理,还可能引发家庭关系与社会的讨论。这种看似简单的遗传现象背后,隐藏着复杂的基因交互机制和罕见的特殊血型案例,甚至可能挑战传统认知的边界。
基因型与表现型的对应关系
ABO血型系统的核心在于三个等位基因——IA、IB和i的显隐性关系。A型血的基因型可能是IAIA(纯合显性)或IAi(杂合),B型血则对应IBIB或IBi,而O型血仅表现为ii的隐性纯合状态。当父母分别为A型和B型时,基因组合的可能性显著增加:
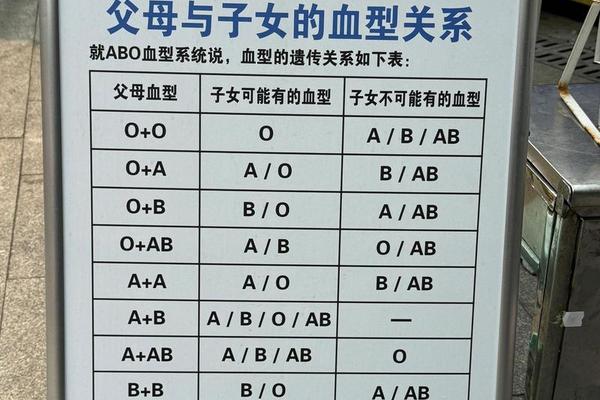
这种遗传多样性解释了为何A型与B型父母可能生出所有四种血型的孩子,而传统认知中“父母非O型则孩子不可能是O型”的误区,源于对隐性基因作用机制的不完全理解。
特殊血型的遗传特例
常规遗传规律之外,两类特殊血型可能颠覆预测结果:
孟买血型(伪O型)是H抗原缺失导致的罕见现象。例如母亲为孟买血型(基因型hh),即便携带A或B基因,其红细胞表面无法表达抗原,导致常规检测显示O型。当这样的“伪O型”母亲与B型父亲生育时,孩子可能意外表现为A型。
顺式AB型则源于染色体同侧同时携带A、B基因的突变。这类AB型个体与O型配偶生育时,子代可能继承顺式AB基因而表现为AB型,打破“AB型与O型父母只能生A/B型”的常规结论。我国顺式AB型的发生率约为50万分之一,这类案例常引发家庭信任危机,但基因检测可提供科学解释。
医学实践中的警示意义
血型遗传的复杂性对临床医学具有双重影响:
新生儿溶血风险方面,若母亲为O型而父亲为A/B型,胎儿可能因A/B抗原引发母体免疫反应。但A型与B型父母组合的溶血风险显著降低,因母亲血浆中仅存在单一抗体(抗B或抗A)而非O型的双重抗体。

输血医学中,AB型曾被称为“万能受血者”,但顺式AB型患者输入常规AB型血液可能引发溶血反应。2017年韩国指南建议此类患者使用O型红细胞与AB型血浆的复合输注方案,这一发现推动了精准输血理念的发展。
社会认知与科学的碰撞
我国每年因血型不符引发的亲子鉴定需求超过10万例,其中约3%涉及特殊血型遗传现象。2023年陕西宝鸡发现的cisAB新基因型案例,通过NCBI数据库全球共享,既验证了基因检测的必要性,也揭示了公众科普的紧迫性。
建议医疗机构在出具血型报告时增加遗传学注释,同时将ABO血型特殊机制纳入基础教育课程。未来研究可聚焦于:
1. 建立区域性血型基因数据库,识别更多突变类型
2. 开发快速检测试剂盒,区分常规AB型与顺式AB型
3. 探索血型基因与疾病易感性的深层关联
血型系统的奥秘远未被完全揭示。从孟买血型到顺式AB型,每一次发现都在提醒我们:生命科学既需要严谨的基因解码,也需要对社会认知偏差的人文关怀。在DNA测序技术普及的今天,理解血型遗传的复杂本质,不仅是科学探索的需求,更是维系社会基本单元——家庭和谐的重要基石。


