在人类探索生命奥秘的历程中,血型始终是一个充满神秘色彩的领域。自1900年奥地利医学家兰德斯坦纳发现ABO血型系统以来,科学家们逐渐揭示了不同血型背后的生物学机制及其与健康的关联。A型与B型作为ABO系统中两个基础类型,不仅在抗原构成、遗传规律上存在显著差异,更因各自独特的生理特征与社会文化标签,成为公众关注的焦点。本文将从多个维度系统解析这两种血型的区别,并结合最新研究探讨其科学意义。
一、抗原与抗体的生理差异
A型与B型血的核心区别在于红细胞表面抗原类型。A型血个体的红细胞携带A抗原,血清中含有抗B抗体;而B型血的红细胞则呈现B抗原,血清中存在抗A抗体。这种抗原-抗体系统的对立性源于基因表达的差异:A型血由IA基因编码α-1,3-N-乙酰半乳糖胺转移酶催化形成A抗原,B型血则依赖IB基因编码的α-1,3-D-半乳糖转移酶合成B抗原。
在血液凝固机制中,A型血因缺乏C抗原可能导致凝血酶原复合物激活受阻,而B型血缺少K抗原则影响纤维蛋白原转化。这种差异在临床输血中尤为重要,例如A型患者若误输B型血,抗B抗体会立即引发溶血反应。研究显示,非O型血(包括A、B型)发生下肢深静脉血栓的风险是O型血的1.92倍,其中AB型最高,但A型与B型也需警惕心血管疾病风险。
二、遗传规律的生物学特性
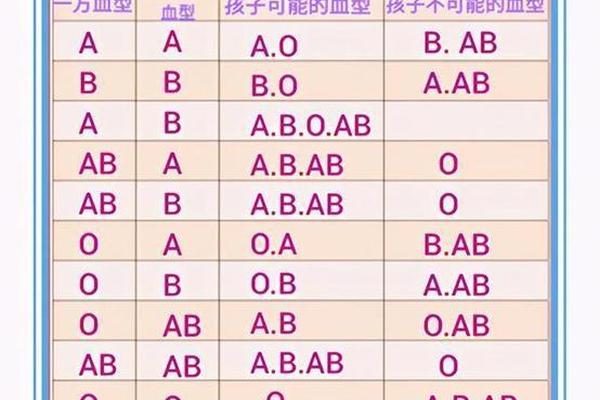
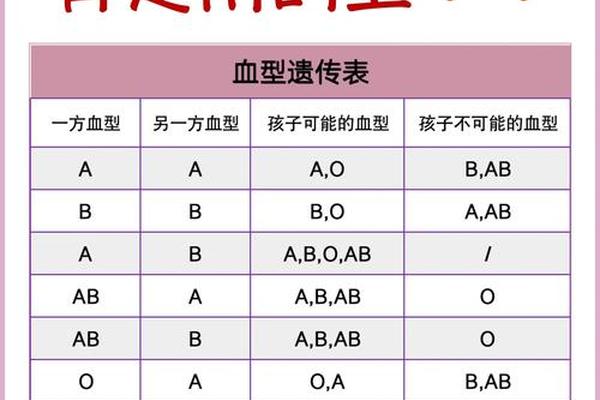
ABO血型的遗传遵循孟德尔定律,父母血型组合决定子代可能性。若父母分别为A型(IAi或IAIA)和B型(IBi或IBIB),孩子可能呈现A、B、AB或O型,概率分别为25%。例如当A型(IAi)与B型(IBi)结合时,子代基因型可为IAIB(AB型)、IAi(A型)、IBi(B型)或ii(O型)。这种复杂的遗传模式使得血型鉴定成为法医学亲子关系推断的重要参考,但需注意罕见情况如孟买血型可能打破常规遗传规律。
群体遗传学研究显示,中国北方地区B型基因频率较高(32.33%),而长江流域A型占比突出(27.51%)。这种地域分布差异可能与古代人群迁移和自然选择压力有关,例如某些病原体对特定血型个体的选择性淘汰。
三、健康风险的流行病学证据
大规模流行病学研究揭示了A型与B型血在疾病易感性上的显著差异。A型血人群患胃癌风险较其他血型增加18%,癌风险提升23%,这可能与A抗原促进幽门螺杆菌定植有关。挪威学者1964年的研究首次发现该关联,后续针对30国的10万余人研究证实,A型血整体患癌风险增加12%。
B型血则表现出独特的代谢特征。其消化系统对糖类吸收效率较高,导致糖尿病患病率显著上升,美国研究显示B型人群胰岛素抵抗发生率比A型高17%。但B型血在神经系统疾病方面具有优势,英国脑部扫描显示其灰质体积较大,阿尔茨海默病发病率低于A型。
四、社会文化认知的建构
尽管缺乏科学依据,血型性格论在东亚社会影响深远。日本学者古川竹二1927年提出,A型血者谨慎保守,适合工程师等精密职业;B型血者创意丰富,多从事艺术工作。这种认知催生了"血液型占卜"产业,甚至影响企业招聘偏好。中国调查显示,35%的受访者认为血型与职业能力相关。
在婚恋领域,民间速配理论认为A型女性与B型男性易产生互补,但实际研究显示这种组合冲突率达74%,主要源于A型对规则的执着与B型的自由倾向。此类文化现象虽带有刻板印象,却反映了公众对生物学特征社会化的心理需求。
五、未来研究方向与建议
现有研究仍存在局限性。血型与疾病的关联机制尚未完全阐明,例如A型血致癌性是否与免疫应答相关仍需分子层面证据。血型亚型(如A2、B3)对健康的影响研究不足,临床检测标准有待统一。建议未来开展多中心队列研究,结合基因组学与代谢组学技术,解析血型基因与环境因素的交互作用。
公众应理性看待血型差异:一方面关注特定疾病风险并采取预防措施,如A型血定期胃肠镜筛查,B型血加强血糖监测;另一方面避免陷入血型决定论的误区,健康管理仍需以科学体检和生活方式干预为核心。
从抗原差异到文化符号,A型与B型血的比较揭示了生物学特征如何与人类社会产生复杂互动。科学界需继续探索血型在精准医疗中的应用潜力,公众则需在了解自身生物学特质的超越标签化认知,构建更全面的健康观念。正如《循环》杂志所言:"血型是生命的密码,但解码钥匙始终掌握在科学理性手中。


