血型作为人体最稳定的遗传标记之一,不仅承载着生命密码的传递规律,更与健康风险紧密相连。在江苏某医院曾发生一例特殊案例:AB型父亲与O型母亲诞下AB型女儿,引发家庭信任危机,最终DNA检测却证实血缘关系。这场风波揭示了血型遗传机制的复杂性,而A型血被称为"危险血型"的民间说法,更将科学认知与健康风险推向了公众视野的焦点。
一、血型遗传的生物学逻辑
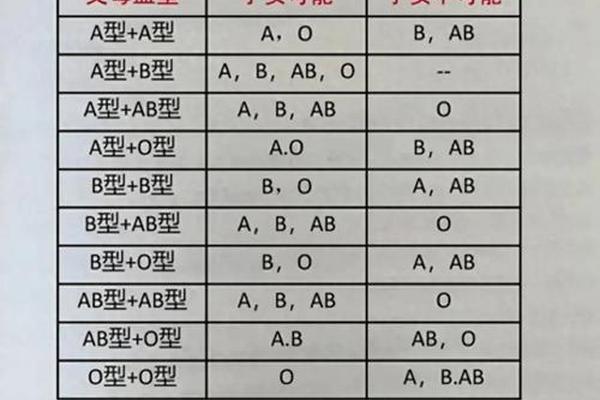
ABO血型系统由9号染色体上的复等位基因控制,A型血的形成取决于显性基因IA的存在。当父母携带IA与i基因(如AO型与OO型组合)时,子代有50%概率遗传A型血。若父母均为AO型,子代获得A型血的概率升至75%。这种遗传规律在1924年由德国学者伯恩斯坦首次阐明,奠定了现代血型遗传学的基础。
但基因突变可能打破常规模式。2024年南京报道的"顺式AB型"案例显示,当A、B基因同时存在于同一染色体时,原本应为AB型的父亲可能将突变基因传递给子代,导致看似违背遗传规律的血型出现。这类罕见情况发生概率约17-58万分之一,却深刻说明了遗传系统的复杂性。
二、健康风险的医学证据
A型血人群对幽门螺杆菌的易感性较其他血型高30%,这使得胃癌发病率显著上升。厦门大学附属中山医院2023年研究指出,A抗原与胃癌细胞表面黏附蛋白的结构相似性,可能削弱免疫识别能力,导致病原体更易定植。在心血管疾病领域,A型血者纤维蛋白原水平偏高,促使血栓形成风险增加,心肌梗死发生率较O型血人群高5%-10%。
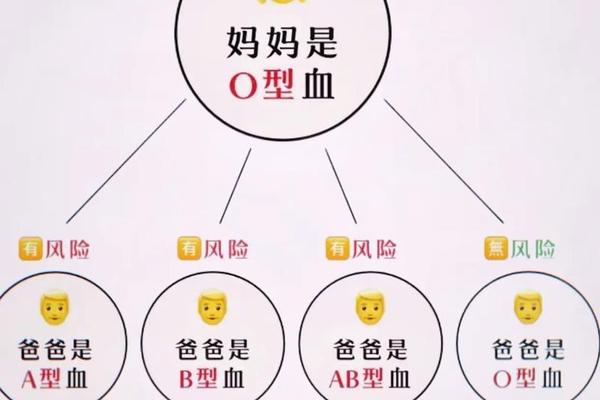
母婴血型不合引发的溶血危机更凸显危险特性。当O型血母亲怀有A型胎儿时,母体产生的抗A抗体会穿透胎盘攻击胎儿红细胞。淮安市妇幼保健院2018年收治的溶血患儿案例显示,患儿胆红素峰值达390.9μmol/L,超过安全值近5倍,需两次全身换血才得以存活。这种免疫反应造成的急性溶血可能引发核黄疸,导致永久性神经损伤。
三、输血医学的特殊挑战
在临床输血中,A型血的抗原特性带来独特风险。其红细胞表面A抗原与血浆中的抗B抗体形成双重免疫刺激源,配型失误可能引发严重溶血反应。对于Rh阴性A型"熊猫血"人群,血源稀缺性加剧救治难度,我国此类血型仅占人口0.2%,突发事件时常面临"无血可用"的困境。
器官移植领域同样存在血型屏障。研究发现A型供体器官移植给O型受体时,移植物抗宿主病发生率较同型移植高18%。这种免疫排斥源于受体血浆中的抗A抗体持续攻击供体细胞,迫使临床需进行耗时的血浆置换预处理。
四、认知误区与科学纠偏
危险血型"的说法本质是风险概率的通俗表达,但需警惕过度解读。2025年《科学报告》研究揭示,智人迁徙过程中产生的Rh等位基因变异,恰恰说明血型系统具备环境适应性。A型血在疟疾高发区显示出生存优势,其抗原结构可干扰疟原虫入侵,这类进化补偿机制提示单一风险维度评估的局限性。
现代分子诊断技术正改变传统认知。通过母体外周血胎儿DNA检测,可提前12周预测溶血风险;基因编辑技术的突破,使特定血型抗原修饰成为可能。这些进展提示,所谓的"危险"正在转化为可干预的生物学特征。
血型系统的研究犹如解码生命的天书,A型血的"危险"标签实质是特定医学情境下的风险提示。随着精准医学发展,血型将从简单的遗传标签进化为个体化医疗的路标。未来研究需深入探索血型抗原与疾病关联的分子机制,开发特异性中和抗体,让每个生命都能突破遗传桎梏,在医学护航下安全前行。


